 Причины пароксизма
Причины пароксизма
Симптомы и диагностика
Лечение
Образ жизни, осложнения, прогноз
В связи с тем, что на работу сердца оказывают влияние разные факторы в организме человека, оно может реагировать на малейшие отклонения в работе внутренних органов нарушениями своих функций. Особенно это касается функции проводимости и сократимости. Так, например, правильный ритм сокращений сердечной мышцы (миокарда) зависит от сбалансированного влияния вегетативной нервной системы, от уровня гормонов надпочечников (адреналина) и щитовидной железы в крови и от состояния самой сердечной мышцы. Поэтому при состояниях и заболеваниях, изменяющих внутреннее постоянство организма или вызывающих повреждение миокарда, могут развиться нарушения ритма сердца. Это изменения частоты сердечных сокращений и/или проведения электрического импульса по предсердиям и желудочкам. Одним из таких нарушений является тахикардия – учащенное сердцебиение. Но если некоторые виды тахикардии развиваются как реакция на стресс, мышечную нагрузку, лихорадку и в принципе не опасны для здоровья, то другие виды тахикардии могут свидетельствовать о серьезных заболеваниях и даже нести угрозу для жизни человека. К последним относится пароксизмальная тахикардия.
Пароксизм – это приступ сердечной аритмии, продолжительностью от нескольких секунд до часов, реже до нескольких дней, который внезапно возникает и внезапно заканчивается. Пароксизмальной бывает не только тахикардия, но и мерцательная аритмия. Пароксизмальная тахикардия – это вид нарушений сердечного ритма, характеризующийся возникновением приступов учащенного сердцебиения с частотой сердечных сокращений 140 - 250 в минуту с регулярным синусовым ритмом.
Нарушения ритма в виде пароксизмов развиваются из-за того, что на пути следования электрического сигнала по сердцу возникают препятствия, или, наоборот, дополнительные пути проведения импульса (пучки Кента, Джеймса). Это приводит к тому, что начинают сокращаться участки мышцы над препятствием, так как импульс возвращается к ним повторно назад, и формируется эктопический очаг возбуждения (расположенный не в том месте). Кроме этого, участки миокарда, получающие импульс с дополнительных пучков, стимулируются чаще, чем необходимо. Результатом является частое сокращение желудочков сердца с отсутствием времени для достаточного расслабления сердечной мышцы, и, как следствие, с нарушением выброса крови в аорту. От этого страдают внутренние органы, и в первую очередь, головной мозг. В этом и заключается опасность пароксизмальной тахикардии.
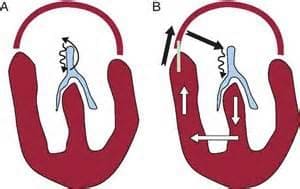
На рисунке схематично изображена циркуляция импульса по миокарду предсердий и желудочков.
В зависимости от участка проводящей системы сердца, где произошла «поломка», различают следующие виды пароксизмальной тахикардии:
1. Суправентрикулярная (наджелудочковая) тахикардия
- предсердная тахикардия – возникает при локализации эктопического очага в предсердиях
- атриовентрикулярная – при расположении в предсердно-желудочковом соединении
2. Желудочковая тахикардия - при локализации в ткани желудочков сердца
- нестойкая – регистрируется на ЭКГ продолжительностью менее 30 секунд
- стойкая – в течение 30 секунд и более
По течению пароксизмальной тахикардии выделяют острую, постоянно возвратную и непрерывно рецидивирующую формы.
Самой опасной является желудочковая тахикардия, так как она наиболее часто приводит к остановке сердца. Возвратные и рецидивирующие формы опасны еще и тем, что, часто возникая, приводят к изнашиванию сердечной мышцы и к быстрому развитию сердечной недостаточности.
Причины пароксизмальной тахикардии
Даже несмотря на то, что суправентрикулярная тахикардия не всегда свидетельствует об органических заболеваниях сердца, все равно она вместе с желудочковой тахикардией не является вариантом нормы. То есть в любом случае нужно искать причину, повлекшую за собой данные нарушения ритма.
Наджелудочковая тахикардия чаще всего развивается не при непосредственном поражении тканей сердца, а в результате нарушения нейрогуморального влияния или токсического действия некоторых веществ на сердце.
Причинами ее развития могут служить следующие заболевания:
- наличие дополнительных путей проведения импульса. Это является врожденной особенностью, а проявиться может в любом возрасте. Особенно значимыми являются пучок Кента (между предсердием и желудочком) и пучок Джеймса (соединяющий синоатриальный и атриовентрикулярный узлы). При наличии дополнительных пучков происходит как бы «сброс» электрического сигнала ранее, чем это должно происходить в норме. В результате возникает преждевременное возбуждение желудочков, но в большинстве случае этот сигнал возвращается обратно, циркулируя между основным и дополнительным пучком. Это приведет к возникновению наджелудочковой тахикардии. В целом такое состояние называется синдромом предвозбуждения желудочков. Различают два синдрома – Вольфа – Паркинсона – Уайта и Клерка – Леви – Кристеско (синдром укороченного PQ). Таким образом, эти два синдрома могут приводить к развитию суправентрикулярной тахикардии
- токсическое действие сердечных гликозидов (строфантин, дигоксин, коргликон) при их передозировке, а также аритмогенное действие некоторых антиаритмических препаратов (пропафенон, хинидин)
- заболевания неврогенного характера (неврозы, неврастении), постоянные стрессы
- употребление алкоголя, наркотических веществ
- избыток кардиотропных гормонов в организме – при гиперфункции щитовидной железы (гипертиреоз) повышается уровень трийодтиронина в крови, при опухоли надпочечников (феохромоцитома) – адреналина и норадреналина
- заболевания других органов (язвенная болезнь желудка, гастриты, холециститы, почечная и печеночная недостаточность)
Желудочковая тахикардия в большинстве случаев развивается в результате органического поражения сердца. Причины желудочковой тахикардии:
- наиболее частая причина – ишемическая болезнь сердца, особенно перенесенный инфаркт миокарда с формированием постинфарктного кардиосклероза (рубцового замещения мышечной ткани)
- миокардиты, также имеющие в своем исходе кардиосклероз
- кардиомиопатии и миокардиодистрофии – нарушения обмена веществ в клетках сердечной мышцы и развитие структурных изменений в ней
- врожденные пороки сердца
- синдром Бругада – клинико-электрокардиографический синдром, обусловленный генетической мутацией белков, ответственных за перенос натрия внутрь и из клетки миокарда, в результате чего нарушается сократимость и проведение импульса по клеткам сердца. Синдром опасен внезапным развитием жизнеугрожающих нарушений ритма и внезапной сердечной смерти.
К факторам, провоцирующим возникновение пароксизма, относятся:
- эмоциональный стресс или значительная физическая нагрузка
- прием алкоголя
- выкуривание сигареты
- гипертонический криз
- прием очередной дозы лекарства (сердечный гликозид или антиаритмик)
Симптомы пароксизмальной тахикардии
Между пароксизмами тахикардии пациент может чувствовать себя удовлетворительно. В случае наличия хронического заболевания пациент предъявляет жалобы в зависимости от характера этого заболевания. Например, при гипертиреозе беспокоят дрожь в конечностях, выраженное похудение, раздражительность, выпадение волос, при пороках сердца и хронической сердечной недостаточности – одышка, утомляемость, головокружение, боли в сердце, при проблемах с желудочно-кишечным трактом – боли в животе, тошнота, изжога и т.д.
Пароксизм тахикардии сопровождается ощущением толчка в области сердца и следующим за этим субъективным ощущением сердцебиения. Пациент буквально чувствует, что сердце бьется очень часто. Кроме этого, могут возникать общая слабость, удушье, боли в грудной клетке, головокружение, нарушения речи и зрения, потеря чувствительности и движений в руках или ногах. Нестойкая желудочковая тахикардия может никак не проявлять себя. Стойкая желудочковая тахикардия может сопровождаться потерей сознания и привести к развитию фибрилляции желудочков, что проявляется картиной клинической смерти – отсутствие сознания, пульса, самостоятельного дыхания, реакции зрачков на свет.
Диагностика пароксизмальной тахикардии
Диагноз пароксизмальной тахикардии, как правило, не вызывает затруднений и подтверждается при проведении ЭКГ во время приступа. ЭКГ – признаки:
- пароксизма предсердной тахикардии – ритм синусовый, правильный, с ЧСС 140 – 250 в минуту. Зубец Р (показывает проведение импульса из синоатриального узла по предсердиям) перед каждым желудочковым комплексом, но амплитуда его снижена, он может быть деформированным, отрицательным или двухфазным (часть зубца положительная, часть отрицательная). Желудочковый комплекс QRS не расширен и не деформирован.
- пароксизма тахикардии из атрио-вентрикулярного узла – зубец Р отрицательный, расположен после QRS , или его вообще нет. Комплекс QRS нормальный.
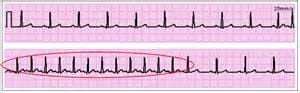
Пароксизм суправентрикулярной тахикардии
- пароксизма желудочковой тахикардии – развивается атриовентрикулярная диссоциация – предсердия и желудочки сокращаются раздельно, каждый в своем ритме (желудочки сокращаются с частотой 140 – 220 в минуту). Зубец Р есть, но его трудно выявить. Комплекс QRS расширен (более 0.12 сек), деформирован.
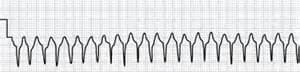
Пароксизм желудочковой тахикардии
Кроме стандартной ЭКГ, могут быть назначены:
- суточное мониторирование ЭКГ,
- УЗИ сердца,
- чрезпищеводнойе электрофизиологическое исследование (при наджелудочковых тахикардиях),
- пробы с физической нагрузкой (тредмил, велоэргометрия),
- МРТ сердца,
- коронарография.
План обследования назначает врач в поликлинике или в стационаре.
Лечение пароксизмальной тахикардии
Терапия пароксизмальной тахикардии направлена на предупреждение развития приступа и лечение основного заболевания в межприступный период, а также на купирование самого приступа учащенного сердцебиения. Предупреждение частого возникновения приступов желудочковой тахикардии с помощью постоянного приема медикаментозных препаратов преследует своей целью профилактику осложнений и внезапной сердечной смерти.
Бессимптомная форма наджелудочковой тахикардии постоянного приема кардиологических препаратов не требует. При частых пароксизмах, вызывающих субъективный дискомфорт и нарушения гемодинамики, помимо лечения заболеваний пищеварительной, нервной и эндокринной систем, алкоголизма, наркомании и других болезней, приводящих к развитию наджелудочковой тахикардии, пациенту назначаются бета – адреноблокаторы (карведилол, бисопролол), антагонисты кальциевых каналов (верапамил), антиаритмики (аймалин, аллапинин, кордарон и др).
Желудочковая тахикардия более опасна для здоровья и жизни, тем более что и вызывается она чаще серьезными заболеваниями сердца. Поэтому пациент даже при единственном пароксизме в жизни, должен быть тщательно обследован в отделении кардиологии или аритмологии, и должен принимать некоторое время после приступа бета-блокаторы и/или антиаритмики.
Первая неотложная помощь для купирование пароксизма тахикардии:
1. На догоспитальном этапе:
- уложить пациента
- измерить артериальное давление и пульс на запястье
- вызвать скорую помощь по телефону «03»
- применить вагусные пробы – попросить пациента глубоко вдохнуть и потужиться, нажать на закрытые глазные яблоки, покашлять. Пробы могут оказаться эффективными только при наджелудочковых тахикардиях.
- при развитии клинической смерти – реанимационные мероприятия (непрямой массаж сердца и искусственное дыхание по схеме 15:2 – 15 нажатий на грудину через два вдувания воздуха в легкие пациента)
2. Бригадой скорой медицинской помощи:
- при пароксизмальной наджелудочковой тахикардии – после регистрации ЭКГ внутривенно струйно аденозинтрифосфорная кислота (АТФ), дигоксин, новокаинамид + мезатон при исходно низком артериальном давлении, при неэффективности и развитии клинической смерти – электроимпульсная терапия (с помощью дефибриллятора).
Госпитализация в стационар показана при тяжелом общем состоянии пациента, высоком риске развития осложнений, болях в сердце, одышке, отеке легких. В случае стабильного состояния пациент может быть оставлен под наблюдение участкового врача.
- при пароксизмальной желудочковой тахикардии – после регистрации ЭКГ – электроимпульсная терапия, при отсутствии восстановления синусового ритма – внутривенно струйно лидокаин, новокаинамид + мезатон, кордарон , при отсутствии эффекта – электроимпульсная терапия. Госпитализация в стационар обязательна.
3. В стационаре проводятся внутривенные инфузии антиаритмиков (лидокаин, кордарон, новокаинамид), полное обследование. Решается вопрос о необходимости кардиохирургического лечения.
Кардиохирургическое лечение показано в случаях частых приступов желудочковой тахикардии, высоком риске летального исхода и заключается в имплантации искусственного кардиостимулятора (кардиовертера – дефибриллятора). Для суправентрикулярной тахикардии показанием к операции является длительное существование заболевания с частыми приступами, приводящее к сердечной недостаточности, плохо поддающееся медикаментозному лечению. Операция заключается в радиочастотной аблации – «прижигании» дополнительных пучков радиоимпульсом путем введения электродов в полость сердца через сосуды.
Образ жизни
Для того, чтобы исключить провоцирующие факторы развития пароксизма тахикардии, нужно прекратить употребление алкоголя, кофе в больших объемах, сократить количество выкуриваемых сигарет. Значительные физические нагрузки и стрессы также рекомендуется уменьшить. Для здоровья сердца и сосудов важно правильно и рационально питаться, исключить жирные продукты, жареную пищу, больше потреблять овощей, фруктов, натуральных соков, кисломолочных изделий, продуктов, приготовленных из круп и злаков, ограничить потребление кондитерских изделий.
Для профилактики развития сердечно-сосудистой патологии, в частности, атеросклероза и ишемической болезни сердца нужно бороться с лишним весом, избавиться от вредных привычек, следить за уровнем артериального давления и контролировать уровень холестерина в крови, принимая при необходимости липидснижающие препараты, назначенные врачом.
Пациентам с приступами желудочковой тахикардии и высоким риском летальности следует регулярно, возможно, даже пожизненно, принимать назначенные препараты, особенно бета – блокаторы, антиаритмики и антиагреганты (аспирин, тромбоАсс, аспикор и др).
Осложнения пароксизмальной тахикардии
Самым грозным осложнением пароксизма желудочковой тахикардии является фибрилляция желудочков и смерть. Кроме этого, могут развиться острая сердечная недостаточность, отек легких, инфаркт миокарда. Не исключены тромбоэмболические осложнения – тромбоэмболия легочной артерии, ишемический инсульт, острый тромбоз почечных артерий, артерий нижних конечностей и др. Профилактикой осложнений является регулярный прием препаратов и своевременное определение показаний для имплантации кардиостимулятора. Осложнения при пароксизме суправентрикулярной тахикардии встречаются крайне редко.
Прогноз
Прогноз для суправентрикулярной тахикардии при отсутствии органического поражения сердца благоприятный, тем более, если первоначальная причина была устранена (скорректирована дозировка сердечных гликозидов, нормализован уровень гормонов в организме и т.д.) Для желудочковой тахикардии прогноз менее благоприятный, особенно если тахикардия коронарогенной природы, то есть возникла из-за ишемии или инфаркта миокарда. Смертность в случае развития желудочковой тахикардии на фоне острого инфаркта высока и составляет в первый месяц 36%, а в первый год – 55%. Тем не менее, при регулярном приеме препаратов или после имплантации кардиостимулятора прогноз относительно благоприятный.
Врач терапевт Сазыкина О.Ю.





Комментарии