Стронгилоидоз – довольно распространенное заболевание человека, встречающееся во многих странах мира с влажным климатом, причем имеющее определенную заразность среди людей при несоблюдении правил личной гигиены, что можно наблюдать на примере вспышек в интернатах, психиатрических лечебницах и других учреждениях закрытого типа. Актуальность стронгилоидоза стала высокой в силу частоты встречаемости его у ВИЧ-инфицированных больных.
Стронгилоидоз – это хронически протекающий геогельминтоз, вызываемый кишечной угрицей, распространенный среди человека (антропоноз) с преимущественным поражением желудочно-кишечного тракта и общими аллергическими проявлениями.
Географическое распространение стронгилоидоза
Заболевание имеет распространение в странах с довольно влажным климатом как субтропических, так и тропических регионов. Это и Северная Америка, и Юго-Восточная Америка, Европа, страны бывшего СССР – Молдавия, Грузия, Украина, Азербайджан и другие.
Причины возникновения стронгилоидоза
Возбудителем является кишечная угрица - Strongyloides stercoralis, относящаяся к типу Нематоды (круглые черви). Это нитевидная нематода, самки размером от 1 мм до 2,2 мм, у самцов меньше - до 0,7 мм. На головном конце паразита имеется ротовое отверстие и губы. Половой аппарат парный. Угрицы паразитируют в слизистой оболочке 12-перстной кишки, тонкой и толстой кишки, иногда желудка. Яйца угрицы овальной формы, полупрозрачные, очень мелкие (до 0,03 мм). Оплодотворенная самка за сутки может откладывать до 50 яиц, которые для дальнейшего развития должны выйти естественным путем (с испражнениями) и далее созревать в окружающей среде.
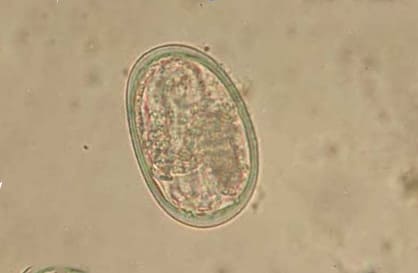
Стронгилоидоз, яйцо кишечной угрицы
Цикл развития: являясь факультативными (абсолютными) паразитами, возбудители могут развиваться целиком во внешней среде, иногда частично или полностью в организме хозяина. То есть, могут паразитировать, а могут быть свободноживущими. Свободноживущие гельминты обитают в почве. При благоприятный условиях из яиц выходят личинки, которые после линьки превращаются в половозрелую особь. Созревание некоторых личинок идет по иному пути, и в процессе линьки они превращаются в филляриевидные личинки, после чего последующее поколение становится паразитическим (т. е. для их развития необходим организм хозяина). Чаще через кожу (перкутантный путь) происходит проникновение их в организм хозяина, далее по кровеносным сосудам, малый круг кровообращения - в легкие (здесь происходит линька, создается новое поколение паразитов), взрослые особи попадают в гортань, затем в желудочно-кишечный тракт. Обитают угрицы в тонком кишечнике, там же откладывают яйца, из которых здесь же появляются личинки.
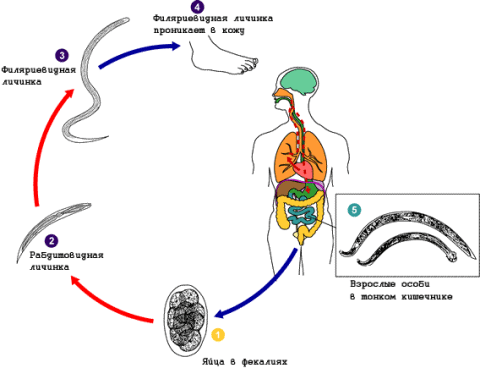
Стронгилоидоз, цикл развития
Человек может заражаться и пероральным путем, но тогда личинки внедряются в слизистую оболочку ротовой полости и опять мигрируют, как при перкутантном пути прежде, чем попадут в кишечник. Миграция личинок независимо от пути проникновения занимает от 17 до 27 дней.
Возможна суперинвазия (часть личинок внедряются в слизистую оболочку кишечника) или аутоинвазия (через кожу перианальной области с расчесами). Некоторые личинки с фекалиями попадают во внешнюю среду и дальше созревают по двум путям. Одна самка откладывает до 50 зрелых яиц (оптимальные условия - t= 10-40°, влажность 18-20%). До инвазивной стадии могут развиваться 1-2 суток, а сохраняться в почве до 4х недель.
Таким образом,
Источник инфекции – больной человек, выделяющий с испражнениями в окружающую среду яйца паразита.
Механизмы заражения:
- перкутантный (чрескожный, при котором личинки пробуравливают кожу либо проникают через
сальные и потовые железы, волосяные фолликулы) с последующим попаданием в кровеносное русло и малый круг кровообращения; опасно хождение босиком, отдых на траве, сельхозработы;
- пероральный (факторы передачи – вода, пища – овощи, ягоды, фрукты, загрязненные яйцами
паразита);
- аутоинвазия (линька яиц в самом кишечнике с последующим высвобождением личинок и запуском
процесса их развития).
Патогенное действие на организм человека
В раннюю (миграционную) фазу основным моментом патологического действия угрицы является сенсибилизация организма продуктами жизнедеятельности и распада гельминтов (аллергические реакции) и механическое воздействие на ткани и органы при миграции личинок. Многочисленные повреждения кишечной стенки обусловливают воспалительную реакцию, инфильтрацию стенки клетками (преимущественно эозинофилами), набухание фолликулов, образование гранулем. Могут образовываться эрозии, язвы, кровоизлияния. Увеличиваются мезентеральные лимфоузлы. При попадании в различные органы могут образовываться гранулемы, абсцессы, дистрофические изменения. При сниженной сопротивляемости организма хозяина (онкология, применение цитостатиков, иммунодепрессантов, ГКС) возможна генерализация инфекции с развитием летального исхода. Возможно также присоединение вторичной бактериальной микрофлоры. При выраженных иммунодефицитах (онкологические заболевания, стадия СПИД при ВИЧ-инфекции) возможно развитие генерализованной формы паразитоза с поражением многих органов и систем, в том числе и жизненно важных.
Хроническая фаза болезни проявляется серьезными нарушениями функции пищеварительной системы вследствие атрофии слизистой оболочки и нарушения пищеварения, белковой недостаточностью, выраженной потерей массы тела, истощением.
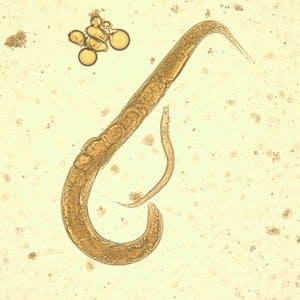
Стронгилоидоз, кишечная угрица
Клинические симптомы стронгилоидоза
Инкубационный период (период с момента заражения до появления первых симптомов) от 2-3х недель до нескольких лет.
Ранняя фаза характеризуется отсутствием специфичных для болезни симптомов. Характерно развитие аллергических реакций. У больных наблюдается:
- общая астенизация (слабость, раздражительность, головные боли, головокружения),
- лихорадка фебрильного характера (температура свыше 38°), симптомы интоксикации (потливость, озноб, утомляемость, головокружение и головные боли),
- легочной синдром (бронхиты, пневмонии, летучие эозинофильные инфильтраты),
- явления острого гастроэнтерита (жидкий стул со слизью и неприятным запахом, тошнота и рвота), гепатомегалия (увеличение размеров печени) с желтухой (сначала появляется темная моча, затем желтеют склеры глаз, кисти рук, затем конечности полностью и туловище).
Позднюю стадию (хроническую) в зависимости от поражения тех или других органов разделяют на несколько форм:
1) Желудочно-кишечная форма проявляется острым началом с развития гастрита (рвота, тошнота, боли в животе), энтерита (жидкий водянистый стул), энтероколита (боли внизу живота, скудный стул с кровью и слизью); может развиться язвенная болезнь 12-перстной кишки, явления дискинезии желчевыводящих путей. Жидкий стул может меняться склонностью к запорам.
2) Дуодено-желчнопузырная форма характеризуется болями в животе разной интенсивности, преимущественно ноющего характера, отрыжку, чувство горечи во рту, снижение аппетита, боли в области печени (правом подреберье), тошноту и рвоту. При обследовании (УЗИ, холецистография) – некоторое увеличение размеров печени, перекрут желчного пузыря, деформация тени желчного пузыря,
3) Нервно-аллергическая форма в виде уртикарной сыпи - крапивницы, зуд, астено-невротического синдрома (раздражительность, потливость, головные боли), миалгии (мышечные боли), артралгии (боли в суставах); при перкутантном пути заражения возможно развитие аллергического дерматита. Кожные проявления регистрируются по несколько раз в год без тенденции к цикличности.
4) Легочная форма связана с поражением дыхательной системы различного характера. Яаще является «спутником» аутоинвазии. У пациентов может встречаться кашель, одышка, схожие с астматическими приступы затруднения дыхания, температурная реакция.
5) Смешанная форма (те или иные проявления).
Различают легкую, среднетяжелую, тяжелую формы. При тяжелой форме могут развиться некоторые осложнения: язвенные поражения кишечника, заканчивающиеся перфоративным перитонитом, паренхиматозная дистрофия печени, некротический панкреатит.
Диагностика стронгилоидоза
Ранняя диагностика стронгилоидоза представляет определенные сложности. На клинико-эпидемиологическом или «долабораторном» этапе в руках доктора только неспецифические жалобы больного. Однако при оценке жалоб и первичного анализа крови стоит обратить внимание на ряд особенностей:
1) сочетание различных нарушений пищеварительной системы с часто повторяющимися токсико-аллергическими реакциями организма пациента;
2) сопровождение вышеописанных жалоб высокой эозинофилией и СОЭ в периферическом анализе крови. Для стронгилоидоза характерна эозинофилия: выражена в ранней фазе (до 70-80%), лейкоцитоз, увеличение СОЭ до 40-60 мм/ч.
Дифференциальную диагностику нужно проводить, прежде всего, с другими гельминтозами (а частности, анкилостомидоз, и другими), а также многочисленными заболеваниями желудочно-кишечного тракта инфекционной и неинфекционной природы (гастриты, язвенная болезнь, гастроэнтериты, энтероколиты, кишечная непроходимость, болезнь Крона и другие).
Лабораторная диагностика стронгилоидоза:
1) Общий анализ крови покажет высокую эозинофилию, особенно в ранней фазе (до 60-70%), увеличение СОЭ до 40-60 мм/ч, лейкоциоз.
2) Копроовоскопия (обнаружение яиц и личинок в испражнениях), дуоденоскопия (обнаружение личинок в желчи). Обнаружение личинок в свежевыделенном кале и дуоденальном содержимом проводить методом Като и методом обогащения (Калантарян, Фюллеборна) проблематично, поскольку нередко личинки погибают. Поэтому в анализе лучше указать: «Обследование на стронгилоидоз», а исследование будет проводиться методом Бергмана (основан на перемещении теплолюбивых личинок в сторону тепла). Можно забирать для исследования мокроту и мочу.
3) Серологические реакции (ИФА, РИФ) используются на практике мало.
Лечение стронгилоидоза
Организационно-режимные мероприятия: в силу поражения желудочно-кишечного тракта для лечения пациентов противопаразитарной терапией показана госпитализация в стационар. Противопаразитарное лечение включается в себя назначение:
1) минтезола (лучше всего) - во время еды или через 30 минут после еды в 2-3 приема: дети - 25 мг/кг/сут, взрослые - 50 мг/кг/сут в течение2-3 дней.
+ десенсибилизирующая терапия (зиртек, кларитин и другие).
2) медамин - 100 мг/кг/сут в 3 приема сразу после еды и запивать небольшим количеством воды.
Альтернативные препараты – албендазол, вермокс. Противопаразитарная терапия имеет побочные эффекты и противопоказания, поэтому назначается только врачом! Самолечение противопоказано.
С целью дезинтоксикации назначается инфузионная терапия.
Контрольные исследования проводятся через 2 недели после проведенного лечения 3хкратно с интервалом в 2-3 дня.
Диспансерное наблюдение устанавливается в течение года: в течение первых 6ти месяцев больного обследуют ежемесячно, затем в течение последующих 6ти месяцев - ежеквартально. С учета снимают после 3хкратных отрицательных проб.
Профилактика стронгилоидоза
- Своевременное выявление и лечение больных стронгилоидозом. Обследование групп риска: работников сельскохозяйственных учреждений, имеющих контакт с почвой, водой; работников парниковых хозяйственных предприятий, шахтеров, землекопов, дорожно-строительных работников, а таже лица их учреждений закрытого типа (интернаты, психиатрические больницы, колонии). Все эти лица подлежат периодическому обследованию методом Бергмана на стронгилоидоз.
- Личная профилактика лиц, имеющих контакт с почвой (предотвращение загрязнения почвой рук и слизистых, своевременная их обработка, исключение из употребления загрязненных почвой овощей, фруктов, ягод).
- Санитарное благоустройство населенных пунктов (плановая очистка дворовых туалетов, своевременное обеззараживание зараженных фекалий). Губительно на личинки действует кипяток, а также хлорная известь (200 гр на порцию испражнений в течение 1 часа).
- Гигиеническое воспитание подрастающего поколения.
Врач инфекционист Быкова Н.И.






Комментарии