1. Причины болезни Крона
2. Симптомы болезни Крона
3. Обследование при болезни Крона
4. Лечение болезни Крона
5. Профилактика болезни Крона
6. Видео по теме
Болезнь Крона – это хроническое воспалительное заболевание, поражающее весь желудочно-кишечный тракт: от полости рта до анального отверстия. В отличие от язвенного колита, при болезни Крона все слои стенки кишки вовлекаются в воспалительный процесс. Воспаление в большинстве случаев сначала возникает в подвздошной кишке, а затем переходит на другие отделы кишечника. При этом симптомы острого илеита (воспаления подвздошной кишки) неотличимы от симптомов острого аппендицита, поэтому больных часто оперируют и во время операции ставят истинный диагноз.
Болезнь Крона – это достаточно редкая патология. Обычно заболевание начинается в возрасте 20 – 40 лет, но может возникнуть и в детском возрасте. Мужчины по статистике болеют чаще женщин.
Причины болезни Крона
На сегодняшний день выявить возбудителя болезни Крона не удалось. Однако инфекционная теория – основная версия происхождения заболевания. Это объясняется положительным эффектом от лечения антибактериальными препаратами. Помимо этого в развитии заболевания немаловажную роль играют расстройства со стороны иммунной системы. Аутоиммунные процессы, при которых вырабатываются антитела против собственных тканей кишечника, и недостаточность защитной функции иммунной системы являются важным звеном в происхождении заболевания.
Предрасполагающими факторами развития болезни служат:
• Перенесенная вирусная инфекция (корь);
• пищевая аллергия;
• стресс и психическое перенапряжение;
• курение;
• наследственная предрасположенность.
Симптомы болезни Крона
Учитывая, что болезнь Крона может поражать любой отдел желудочно-кишечного тракта, картина заболевания носит весьма многогранный характер и зависит от локализации основного очага воспаления. В клинической картине можно выделить местные, общие и внекишечные проявления болезни.
Общие симптомы возникают из-за расстройств иммунной системы и наличия интоксикации. К ним относят лихорадку с ознобами, похудение, слабость и недомогание.
При лихорадке, которая может быть вызвана гнойными осложнениями болезни Крона, температура достигает 39 - 40°С.
Нарушение всасывания питательных веществ, микроэлементов, витаминов, желчных кислот из-за протяженного воспаления стенок кишечника приводит к нарушению обмена веществ, потери массы тела, остеопорозу (потери прочности костной ткани), образованию холестериновых камней в желчном пузыре.
Основными местными проявлениями болезни являются боли в животе, диарея с примесью крови в кале.
Боли в животе могут быть неинтенсивными, схваткообразного характера с ощущением тяжести и вздутия. Часто боли локализуются в правом нижнем квадранте живота, порой их невозможно отличить от таковых при аппендиците.
Жидкий стул с примесью крови - постоянный симптом, его частота колеблется от 3 до 10 раз в сутки. После стула боль в животе уменьшается.
Внекишечные проявления заболевания связаны с иммунологическими расстройствами и включают в себя:
• артропатия – несимметричное поражение крупных суставов, сопровождающееся болью и ограничением подвижности;
• сакроилеит – воспаление крестцово-подвздошного сочленения с интенсивными болями в области крестца;
• снижение зрения;
• кожная сыпь (узловатая эритема, гангренозная пиодермия);
• язвы в ротовой полости.
Учитывая наличие болевого синдрома в животе и расстройство стула, болезнь Крона сложно отличить от приступа острого аппендицита, воспаления дивертикула Меккеля, язвенного колита, инфекционного энтероколита, злокачественной лимфомы (опухоль из клеток крови) и туберкулеза кишечника. Поэтому, если у вас возникли боли в животе, которые не проходят в течение 6 часов, необходимо обратиться к хирургу.
При появлении болей вы можете принять спазмолитические препараты, такие как но-шпа, бускопан, однократно не более 2 таблеток. При развитии диареи без признаков кровотечения можно принять лоперамид или имодиум в начальной дозе 4 мг, затем по 2 мг после каждого акта дефекации, максимально 16 мг в сутки, не более 24 часов. При неэффективности лечения надо обратиться к хирургу. Нельзя применять компрессы и прогревания области живота – это может усилить воспаление. Обезболивающие препараты при болях в животе принимать нельзя – они исказят картину заболевания и помешают поставить правильный диагноз. Самолечение и запоздалая диагностика могут привести к развитию осложнений заболевания.
Обследование при болезни Крона
Специфической лабораторной диагностики для болезни Крона не существует. При обращении за медицинской помощью необходимо пройти стандартное обследование, включающее общий анализ крови и мочи, сахар крови, биохимический анализ крови.
В общем анализе крови отмечается повышение уровня лейкоцитов и увеличение СОЭ, снижение уровня гемоглобина (анемия), уменьшение количества лимфоцитов (лимфопения), повышение содержания эозинофилов (эозинофилия). В биохимическом анализе крови на первый план выходит снижение содержания общего белка (гипопротеинемия).
Наиболее характерные изменения можно увидеть при рентгенологическом и эндоскопическом исследовании кишечника.
Учитывая, что воспаление стенки кишки при болезни Крона приводит к образованию множества сужений (стриктур) по ходу кишечной трубки, осмотреть толстую кишку на всем протяжении с помощью колоноскопии (эндоскопический метод исследования, позволяет увидеть внутренний просвет кишки, оценить изменения слизистой) не всегда возможно. Но и в этом случае в области сужения можно обнаружить язвенные дефекты слизистой оболочки и взять биопсию (участок слизистой для гистологического исследования).
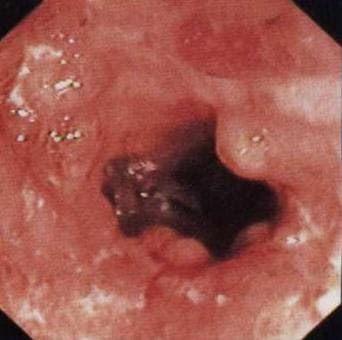
На рисунке показана эндоскопическая картина болезни Крона с выраженным воспалением и сужением просвета толстой кишки, затрудняющим исследование.
Для обнаружения поражения желудка и двенадцатиперстной кишки используют фиброгастродуоденоскопию (ФГДС).
Наиболее безопасный и информативный метод обследования при наличии стриктур - рентгенография с пассажем бария. Отличительной особенностью рентгенологической картины болезни Крона является наличие язв-трещин на внутренним рельефе слизистой и множественные сужения кишечной трубки, чередующиеся с нормальными, непораженными участками кишки.
Ультразвуковое исследование органов брюшной полости позволяет оценить диаметр петель кишечника, наличие свободной жидкости в брюшной полости, что помогает в диагностике осложнений (перфорация стенки кишки с развитием перитонита).
Компьютерная томография позволяет оценить наличие осложнений – формирование абсцесса или инфильтрата в брюшной полости.
Лечение болезни Крона
Поскольку болезнь Крона поражает весь желудочно-кишечный тракт, лечение болезни Крона в основном медикаментозное. Хирургическое лечение используют только при наличии осложнений для их коррекции.
Диета при данном заболевании должна включать высококалорийную пищу, содержащую большое количество белка и витаминов с ограничением жира и грубоволокнистых растительных продуктов, вызывающих раздражение кишечника. Необходимо исключить употребление алкоголя. Можно употреблять в пищу супы на слабом обезжиренном мясном и рыбном бульоне, вареное и протертое мясо (курица, говядина, кролик), овсяные, гречневые каши на воде, яйца (до 2 в день) всмятку или в виде парового омлета, кисели, желе из черники, спелых груш, пресный творог, творожное суфле. Все остальные молочные блюда следует исключить, поскольку они могут способствовать развитию диареи. Из напитков можно чай, какао на воде, отвары шиповника, черемухи, черники. Необходимо исключить все свежие овощи, соусы, пряности.
В период обострения заболевания проводят антибактериальную терапию. Назначают ципрофлоксацин и метронидазол в дозах до 1 г в сутки. При этом возможно их сочетание или последовательное назначение. Принимают препараты длительно до 6 недель. Наиболее эффективно применение антибиотиков при поражении толстой кишки.
В качестве противорецидивного лечения применяют месалазин в суточной дозе 3 – 4 г длительно до 6 месяцев, затем проводят контрольное обследование, при положительной динамике препарат отменяют, при отсутствии положительных сдвигов, продолжают лечение.
Осложнения болезни Крона
При поздней диагностике или длительном течение болезни возможно развитие следующих осложнений.
• Кишечная непроходимость – специфический признак, особенно при поражении тонкой кишки, заключается в сужении просвета кишки и нарушение нормального пассажа пищи. Обычно полной обструкции просвета не развивается, поэтому возможно выжидательное консервативное лечение с назначением антибактериальных препаратов, гормонов (преднизолон), спазмолитических препаратов (но-шпа, папаверин). Однако при безуспешности консервативного лечения выполняют операцию – резекцию участка кишки (удаляют суженную часть кишки).
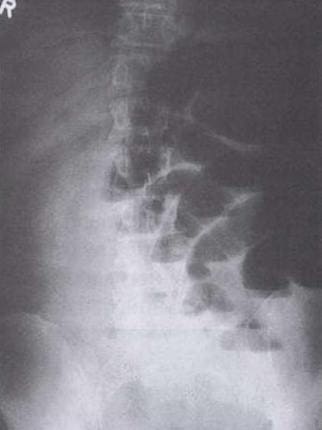
На рисунке показана рентгенологическая картина кишечной непроходимости с раздутыми петлями тонкой кишки, переполненными газом и уровнями жидкости.
• Перфорация в свободную брюшную полость – нарушение герметичности стенки кишки из-за глубоких язвенных дефектов с излитием содержимого в брюшную полость, сопровождается развитием перитонита (воспаление брюшины). В данном случае показана экстренная операция.
• Инфильтрат и абсцесс в брюшной полости – возникают вследствие предыдущего осложнения. За счет активации защитных свойств брюшины происходит отграничение воспаленного участка с образованием конгломерата из воспаленных тканей (инфильтрат) с гнойным содержимым (абсцесс). При возникновении указанных осложнений проводят медикаментозную терапию, указанную выше, при ее неэффективности выполняют операцию.
• Кишечные кровотечения встречаются реже, чем, например, при язвенном колите, однако возможны. В таких случаях назначают гемостатическую медикаментозную терапию, которая обычно оказывается успешной.
• Токсическая дилатация (выраженное расширение участка кишки) пораженной кишки возникает крайне редко в отличие от язвенного колита. Ее развитие может быть спровоцировано приемом противодиарейных средств, ирригоскопией и колоноскопией. В данном случае противовоспалительные препараты (преднизолон) и антибактериальные препараты вместе с прекращением приема пищи помогают устранить указанное осложнение.
• Анальные трещины, свищи и парапроктит (гнойное воспаление жировой клетчатки вокруг прямой кишки) частое осложнение, с которого может начаться заболевание. Заключается в формирование язв слизистой оболочки анального канала с переходом на окружающую кожу, свищевые ходы образуются в результате прорыва гнойников околопрямокишечной жировой клетчатки. Для коррекции указанных осложнений выполняют операцию иссечения на фоне медикаментозной терапии.
Профилактика болезни Крона
В настоящее время действенной профилактики болезни Крона не разработано. Поэтому единственный способ в какой-то степени обезопасить себя от развития этого заболевания – это здоровый образ жизни, исключение предрасполагающих факторов.
Для предупреждения развития осложнений необходима ранняя диагностика болезни Крона и своевременно начатая медикаментозная терапия. Поэтому самолечение при появлении указанных симптомов недопустимо.
Как говорил Сенека: «Одно из условий выздоровления — желание выздороветь». Поэтому заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.





Комментарии
Спасение есть! Об этом уже пишут в Интернете.
У меня ситуация похожая и я поддерживаю обеими руками тех, кто против самолечения! Даже вот читаю - 2 недели диареи - это нельзя принимать как "временное расстройство". Когда моя гастроэнтеролог спросила, как часто у меня слабый стул, и я ответила - "редко, раз в неделю", она воскликнула: "Это ОЧЕНЬ часто!"
Я мучилась с животом с самого детства и мне не могли поставить точный диагноз, картина была вот такая же - сглаженная: поносы, рвота периодически, метеоризм, боли... Думали - наследственност ь (почти у всех родственников - у кого язва, у кого гастрит). А оказалась - энтеропатическа я чувствительност ь к глютену (целиакия, но "в мягкой форме"). Я уже 7 лет на жесткой безглютеновой диете и это просто ДЕНЬ и НОЧЬ!!!
Как мне было плохо раньше и как хорошо теперь! Сил в три раза больше, с животом всё хорошо, если не нарушаю.
Так что, возможно целиакия и болезнь Крона могут быть одновременно - проверьтесь.
Дай Бог здоровья!