 Симптомы
Симптомы
Диагностика
Лечение аппендицита и прогноз
Возможные осложнения
Профилактика
Аппендицит – это одна из наиболее часто встречающихся хирургических патологий брюшной полости. Анатомически аппендицит представляет собой воспаление червеобразного отростка слепой кишки, который расположен в правой подвздошной области (в низу живота, справа от лобковой кости).
Причины аппендицита при беременности
Факторы риска (общие для всех и также актуальные для беременных):
- Нерациональное питание. Избыток сладкой, рафинированной пищи, и недостаток клетчатки нарушает пищеварение и создает благоприятные условия для роста патогенной микрофлоры. Также опасно употребление несъедобных частей плодов, ягод, семян. Наверное, многие в детстве не раз слышали, что нельзя глотать вишневые или арбузные косточки, есть семечки с кожурой. Отчасти, это верно, так как эти элементы не перевариваются и могут попасть в просвет аппендикса и вызвать воспаление.
- Спаечная болезнь. Спаечная болезнь подразумевает образование множественных спаек между петлями кишечника с вовлечение соседних органов (желчный пузырь, маточные трубы и яичники). При образовании спаек нарушается естественный пассаж кишечного содержимого и может возникнуть закупорка просвета червеобразного отростка, а затем его воспаление.
Аппендицит может случиться в любом возрасте, но у молодых он встречается чаще, а женщины болеют чаще мужчин. И беременные женщины – не исключение. По некоторым данным, с этим заболеванием во время беременности встречается до 3% женщин.
- Гиподинамия. Беременные ограничены в свое физической активности, что также не способствует нормальной работе кишечника.
У беременных существует несколько факторов риска, которые провоцируют многие патологические состояния, в том числе и повышают риск аппендицита. Исключить эти факторы риска нельзя, так как они обусловлены прогрессирующей беременностью.
Факторы риска у беременных:
- Преобразование гормонального фона. Мы часто говорим о роли прогестерона в поддержке беременности. Действительно, его значение трудно переоценить, но при этом, наряду с поддержанием матки в нормальном тонусе, прогестерон расслабляюще действует на всю непроизвольную мускулатуру в организме. Касательно кишечника, это чревато снижением его тонуса, неравномерностью сокращений, застоем содержимого и запорами. Все эти последствия создают условия для развития болезнетворной флоры в кишечнике.
- Сдавление кишечника растущей маткой. Аппендицит у беременных чаще случается именно со II триместра, когда матка уже достаточно большая и может поддавливать кишечник. Из- за непривычного расположения петель кишечника может нарушиться пассаж содержимого, что также приводит к застою и запорам.
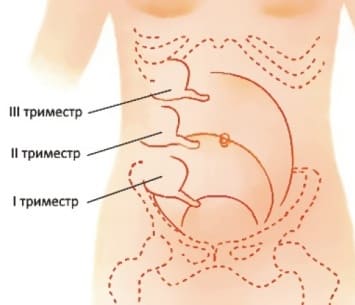
Расположение червеобразного отростка у беременных – это отдельный аспект. В норме аппендикс располагается в правой подвздошной области, есть также редкие формы ретроцекального (сзади, за слепой кишкой) и ретроперитонеального (забрюшинно) расположения отростка. У беременных аппендикс смещается и оттесняется растущей маткой, что меняет классические симптомы до неузнаваемости.
Симптомы аппендицита при беременности
1. Боли в животе, симптом Кохера – Волковича.
Симптом Кохера – Волковича – это классический симптом острого аппендицита, заключается в том, что боли начинаются в верхней половине живота, в эпигастрии (область «под ложечкой»), а затем в течение нескольких часов смещаются в правую подвздошную область.
У беременных этот симптом может искажаться из-за смещения отростка. Боли могут беспокоить в правой боковой области и в правом подреберье, имитируя симптомы острого холецистита. Также могут быть боли в пояснице, больше справа, тогда следует дифференцировать с правосторонней почечной коликой.
Определяют также болезненность в положении лежа на правом боку, так как в этой позе увеличенная матка давит на воспаленный аппендикс.
При низком расположении аппендикса (аномальное расположение либо аномально длинный отросток) боли могут иррадиировать в промежность, вызывать ложные позывы к мочеиспусканию. Но мочиться женщине, как правило, не больно, нет резей и жжения в мочеиспускательном канале.
2. Тошнота, рвота.
Если вы исключаете пищевое отравление, а период токсикоза давно миновал, то неожиданное расстройство пищеварения должно насторожить. Если рвота сопровождается болями в животе, то необходимо срочно обратиться в больницу, где есть возможность осмотра хирургом и акушером – гинекологом.
3. Нарушение стула, диарея.
Появление жидкого стула также может быть на фоне массивной воспалительной реакции, вызванной развитием аппендицита.
4. Повышение температуры вплоть до фебрильных цифр (выше 38 º С).
5. Общие симптомы интоксикации (слабость, утомляемость, головная боль).
Аппендицита развивается быстро, начиная от нескольких часов, уже присутствуют отчетливые клинические симптомы, которые свидетельствуют о неблагополучии в брюшной полости (даже если сперва не удается точно установить диагноз).
Катаральная (поверхностная) форма аппендицита развивается примерно 6 – 12 часов.
Деструктивные формы (флегмонозная, гангренозная) развиваются от 12 часов до 2 – х суток. А далее велика вероятность прорыва червеобразного отростка и попадания кишечного содержимого в брюшную полость.
Диагностика аппендицита при беременности
1. Осмотр хирурга. Хирург пальпирует живот и определяет наличие локальной болезненности, локального или разлитого напряжения мышц передней брюшной стенки, симптомов раздражения брюшины.
Симптом Щеткина – Блюмберга – это симптом раздражения брюшины, который свидетельствует о распространении процесса и развитии перитонита. Симптом определяется так: врач пальпирует правую подвздошную область и на вдохе нажимает на живот, а потом резко отпускает. Боль именно при отпускании руки говорит о переходе воспаления на брюшину.
2. Осмотр акушера – гинеколога. Наружный акушерский осмотр (тонус матки, высота стояния предлежащей части плода) и внутреннее акушерское исследование проводится для исключения акушерской причины болей в животе: угроза выкидыша (до 22 недель) или угроза преждевременных родов (свыше 22 недель), угроза разрыва матки по рубцу (если есть рубец на матке после кесарева сечения или миомэктомии). Также причина болей может быть гинекологической: перекрут кисты яичника (редко).
3. ОАК. В общем анализе крови нас интересуют признаки воспаления: лейкоцитоз и повышенная СОЭ.
4. ОАМ. Общий анализ мочи берется для того, чтобы исключить почечную причину болей. При наличии изменений в ОАМ (элементы крови в моче, большое количество солей, признаки воспаления) нужно дообследование (УЗИ почек) и консультация уролога.
5. УЗИ брюшной полости. УЗИ брюшной полости выполняется, если необходима дифференциальная диагностика между аппендицитом и холециститом. Также можно увидеть жидкость в брюшной полости, если процесс распространенный и развивается перитонит. УЗИ брюшной полости зависит от срока беременности, на поздних сроках визуализация будет малоинформативной.
6. Контроль за состоянием плода. Во время диагностики и далее во время лечения необходимо контролировать сердцебиение плода и кровоток в сосудах матки и пуповины. Для этого проводят УЗИ матки с доплерометрией, кардиотокографию на поздних сроках.
Лечение аппендицита при беременности
В случае подтвержденного диагноза острого аппендицита лечение только оперативное.
Видов вхождения в брюшную полость два: лапаротомия (разрез) лапароскопия (прокол). Лапароскопия обеспечивает хороший косметический эффект, но при больших размерах матки визуализация может быть недостаточной. Также при лапароскопических операциях в брюшную полость нагнетается воздух, эта процедура может вызвать и усилить гипертонус матки.
 Чаще производится лапаротомия (разрез и вхождение в брюшную полость) в правой подвздошной области, ревизия органов брюшной полости, аппендэктомия (удаление аппендикса и ушивание ложа). Операция производится под обезболиванием (спинальная анестезия или общий наркоз).
Чаще производится лапаротомия (разрез и вхождение в брюшную полость) в правой подвздошной области, ревизия органов брюшной полости, аппендэктомия (удаление аппендикса и ушивание ложа). Операция производится под обезболиванием (спинальная анестезия или общий наркоз).
Далее после операции назначается антибиотикопрофилактика гнойно – септических осложнений.
Разрешены для беременных:
- цефалоспорины: цефтриаксон, цефазолин, цефиксим, цефуроксим, цефотаксим, цефоперазон. Цефалоспорины можно применять со II триместра (с I триместра по жизненным показаниям), проникают в маточно – плацентарный кровоток в незначительных количествах.
- Пенициллины: амоксициллин, ампициллин, амоксиклав (амоксициллин в сочетании с клавулоновой кислотой, которая замедляет разрушение антибиотика). Пенициллины проникают через гематоплацентарный барьер, но при многочисленных исследованиях вредного влияния на плод не выявлено.
- Макролиды не все, а только 3 препарата: эритромицин, джозамицин (вильпрафен) и спирамицин (ровамицин).
Для снятия болевого синдрома и спазма после операции применяют спазмолитики: дротаверин (но-шпа) в таблетках и инъекционно (внутримышечно). Применение ситуационно, при болях.
Осложнения аппендицита
1. Перитонит – это воспаление брюшины, то есть серозной оболочки, покрывающей органы брюшной полости. Перитонит развивается в запущенных случаях заболеваний (аппендицит, холецистит, кишечная непроходимость и другие) и значительно ухудшает прогноз. При аппендиците воспаление еще локальное (частичное и ограниченное), его легче вылечить меньшими усилиями. При развитии перитонита воспаление распространяется по брюшной полости, затрагиваются другие органы, развивается системный воспалительный ответ.
В случае развития перитонита беременной может угрожать сепсис.
2. Сепсис – это патологическое состояние, когда воспалительные агенты проникают в кровь и циркулируют в ней. При развитии септического состояния показаны расширенные хирургические меры, санация и дренирование (установка отводящих трубочек) брюшной полости, массивная антибиотикотерапия. В этом случае спасают мать, прогноз для плода крайне неблагоприятный.
3. Бактериотоксический шок. Если процесс развивается не первый день, то возможно осложнение по типу бактериотоксического шока. После назначения антибиотиков в послеоперационном периоде происходит массовая гибель болезнетворных микроорганизмов в крови и накопление продуктов распада. Это угнетающе действует на сосудистый центр, падает артериальное давление, учащается пульс и дыхание. Состояние классифицируется как неотложное, без оказания помощи пациентка погибнет.
4. Антенатальная гибель плода. Распространенная воспалительная реакция, возможные перепады артериального давления, нарушение маточно – плацентарного кровотока и другие факторы могут привести к гибели плода внутриутробно.
5. Преждевременная отслойка нормально расположенной плаценты. Это грозное осложнение также возникает из-за нестабильности гемодинамики матери и системного воспаления в ее организме.
6. Воспалительные осложнения для плода (плацентит во время беременности, хорионамнионит в родах и после родов, помутнение околоплодных вод).
Прогноз
При своевременном обращении прогноз для жизни и дальнейшего вынашивания благоприятный. При запоздалом обращении и вмешательстве прогноз неблагоприятный и для плода и для матери.
Профилактика
 В случае болей в животе любой локализации не занимайтесь самодиагностикой и самолечением, это может закончиться печально. И не смотря на прогрессивное время и доступность практически любой информации, иногда такое происходит.
В случае болей в животе любой локализации не занимайтесь самодиагностикой и самолечением, это может закончиться печально. И не смотря на прогрессивное время и доступность практически любой информации, иногда такое происходит.
Придерживайтесь общих правил рационального питания и здорового образа жизни, это полезно как маме, так и малышу.
Аппендицит кажется рядовым и не страшным распространенным заболеванием, но не будем забывать, что таковым он стал благодаря медицине. Ранее «боковая болезнь» считалась приговором, пациент был обречен на гибель. Сейчас аппендэктомию считают небольшой операцией и иногда даже забывают о ней упомянуть при сборе анамнеза. Но не будь этой операции, прогноз для жизни был бы совсем иным.
Не бойтесь обращаться за медицинской помощью и не отказывайтесь от предложенной операции. Следите за собой и будьте здоровы!
Врач Петрова А.В.




