 Симптомы приступа аритмии
Симптомы приступа аритмии
Первая неотложная помощь
Как снять приступ
Профилактика повторных приступов
Нарушение ритма - весьма распространенная проблема, как среди молодых пациентов, так и среди пациентов старших возрастных групп. Существует множество различных вариантов нарушения ритма и проводимости, которые встречаются в практике врача кардиолога. В данной статье хочется подробнее остановиться на аритмии, которая носит пароксизмальный характер, то есть проявляется в виде приступов.
Обычно пациенты описывают приступ аритмии следующим образом: сердце как будто затрепетало, что-то в груди переворачивается, сердце забилось очень часто, как будто в груди завели мотор. Описания могут быть разнообразными, некоторые пациенты субъективно не ощущают приступы аритмии, а выявляются они случайно, при прохождении обследования.
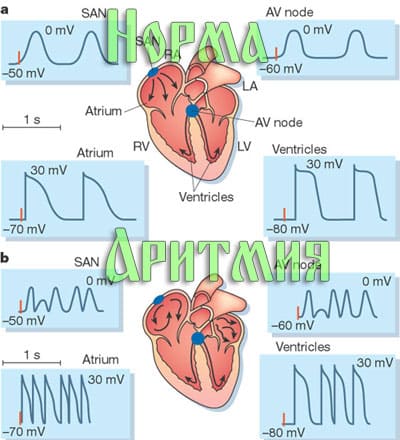
Приступообразное течение характерно для наджелудочковых тахикардий (предсердных, узловых), желудочковых тахикардий, фибрилляции и трепетания предсердий. В молодом возрасте чаще встречаются наджелудочвые тахикардии, в старших возрастных группах превалирует нарушение ритма по типу фибрилляции и трепетания предсердий (мерцательная аритмия). Далее подробнее остановимся непосредственно на приступе аритмии.
Приступ аритмии может возникать редко, 1 раз в месяц или даже год, с течением времени отмечается более частое появление приступов аритмии, это связано с прогрессированием аритмии. Опасность подобных нарушений ритма заключается в том, что частые приступы с высокой частотой сердечных сокращений приводят к аритмогенной дилатации сердца. Это означает, что сердце увеличивается в размерах и нарушается его функция, снижается сила сокращений, что приводит в конечном итоге к развитию сердечной недостаточности. Вторая важная проблема – это тромбоэмболические осложнения, во время приступа, в первую очередь это касается мерцательной аритмии, в предсердиях формируются тромбы, которые впоследствии «вылетают» из сердца с током крови и могут достичь любого органа, приводя к тромбоэмболии, например, массивная тромбоэмболия легочной артерии мгновенно приводит к смерти.
Симптомы приступа аритмии
Приступ аритмии характеризуется появлением следующих симптомов: внезапное появление сердцебиения, ритмичного или неритмичного характера, может сопровождаться пульсацией шейных вен.
Помимо ощущения сердцебиения, приступ аритмии сопровождается общей слабостью, потливостью, головокружением, болями стенокардитического характера (давящие боли за грудиной, левой половине грудной клетке, возможна иррадиация в левую руку, челюсть, шею). Также достаточно часто отмечается появление одышки, появляется чувство тревоги и страха. Реже отмечаются предобморочные состояния и обмороки.
Некоторые пациенты субъективно не ощущают приступы аритмии, а выявляются нарушения ритма только при прохождении обследования или на приеме у врача.
Первая помощь при приступе аритмии в домашних условиях
Если Вы отметили развитие приступа впервые, то необходимо:
• Вызвать скорую медицинскую помощь (чтобы выполнить электрокардиограмму во время приступа и зафиксировать нарушение ритма во время приступа, если удастся, необходимо подготовить ранее выполненные электрокардиограммы для сравнения, если они у Вас есть).
• Если выполнялась физическая нагрузка, то сразу же прекратить нагрузку.
• Постараться успокоиться (часто это бывает очень сложно, особенно, когда приступ развился впервые), постарайтесь отметить время, когда начался приступ.
• Принять удобное положение сидя, полулежа.
• Обеспечить доступ свежего воздуха, ослабить воротник, галстук, пояс.
• Выполнить вагусные пробы (задержка дыхания, легкое надавливание на глазные яблоки, массаж каротидного синуса)
• Опустить лицо в прохладную воду на несколько секунд (происходит рефлекторное снижение частоты сердечных сокращений, возможно купирование приступа таким образом).
• Принять растительные седативные препараты (валериана, пустырник, пион, боярышник, можно смешать в равных частях спиртовой настой валерианы, пиона и пустырника).
• При неэффективности использовать комбинированные седативные средства (корвалол, количество капель соответствует количеству лет).
• Возможно, дополнить лечение, приняв 2-3 таблетки панангина, особенно актуально при желудочковых нарушениях ритма, если нет хронической болезни почек (хронической почечной недостаточности).
Часто случаются ситуации, когда пациент полностью обследован, установлен тип аритмии и подобрано профилактическое лечение, но приступы все равно повторяются. В этом случае необходимо обсудить со своим лечащим врачом кардиологом, какой именно препарат Вам необходимо принять, чтобы не вызывать скорую медицинскую помощь, чтобы эти препараты всегда были рядом с Вами. Этот метод получил название «таблетка в кармане». Подобный способ самопомощи возможен в том случае, если безопасность этого препарата была установлена в стационаре под медицинским контролем при купировании приступа.
Как снять приступ. Лечение.
Если вышеописанные методы оказались неэффективны, то далее помощь оказывается уже медицинским персоналом. Врач скорой медицинской помощи снимет электрокардиограмму, и, исходя из конкретной клинической ситуации, будет решать вопрос о способах и сроках восстановления ритма.
Нужно отметить, что во многих случаях синусовый ритм восстанавливается спонтанно в течение нескольких первых часов или в первые сутки, чем больше времени прошло от начала приступа, тем меньше вероятность, что синусовый ритм восстановиться спонтанно.
Итак, если состояние пациента удовлетворительное, такие симптомы как одышка, слабость выражены незначительно, отсутствуют тяжелые проявления заболевания, проводится восстановление синусового ритма с помощью антиаритмических препаратов. Это называется медикаментозная кардиоверсия, применение этого метода в настоящее время более предпочтительно по сравнению с электрической кардиоверсией, так как не требуется применения седативных препаратов и наркоза и облегчается последующий выбор профилактической антиаритмической терапии.
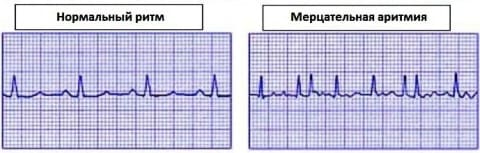
Возможно несколько вариантов нарушения ритма во время приступа (Ваш вариант приступа врач определит по ЭКГ), рассмотрим наиболее часто встречающиеся - это приступ фибрилляции предсердий (мерцательной аритмии) и приступ наджелудочковой тахикардии (предсердной, узловой).
Медикаментозная кардиоверсия приступа фибрилляции предсердий наиболее часто осуществляется в стационаре, особенно, если это первый приступ, под медицинским наблюдением, мониторным контролем электрокардиограммы. Наибольшая эффективность и максимальная безопасность кардиоверсии отмечается в первые 48 часов от появления приступа.
Наиболее часто используется амиодарон, антиаритмический препарат 3 класса. Его применение возможно у пациентов со структурными изменениями в сердце (гипертрофия левого желудочка), хронической сердечной недостаточностью, ишемической болезнью сердца. При применении амиодарона быстрого восстановления синусового ритма не происходит.
Нибентан – это относительно новый отечественный антиаритмический препарата 3 класса. Этот препарат имеет высокую эффективность, когда спонтанное восстановление ритма маловероятно.
Пропафенон – антиаритмический препарат 1С класса, имеет высокую эффективность, у пациентов с недавно развившемся приступом. Препарат НЕ рекомендуется у пациентов с хронической сердечной недостатчностью, ишемической болезнью сердца, структурными изменениями сердца (гипертрофия левого желудочка), не рекомендуется у пациентов с хронической обструктивной болезнью легких. Обычно используется в качестве метода «таблетка в кармане» при отсутствии противопоказаний.
К менее эффективным препаратам относятся: бета-адреноблокаторы (метопролол) эффективность восстановления синусового ритма составляет 13%.
Учитывая многообразие пароксизмальных наджелудовых тахикардий (предсердные, узловые, с узкими комплексами, с широкими комплексами) могут быть использованы: вагусные пробы, верапамил, бета-адреноблокаторы, амиодарон, прокаинамид, соталол, лидокаин, АТФ. Купирование приступа осуществляется в стационаре под мониторным контролем электрокардиограммы, контролем состояния пациента.
В случае, если приступ аритмии сопровождается острой сердечной недостаточностью, ишемией миокарда, нарушением гемодинамики, если отсутствует эффект от медикаментозной кардиоверсии, если давность приступа более 48 часов, то выполняется электрическая кардиоверсия. Под электрической кардиверсией понимается восстановление синусового ритма с помощью электрического тока.
Стоит отметить, если давность пароксизма (приступа) более 48 часов, и пациент не получал антикоагулянтную терапию (терапию для профилактики образования тромбов), то необходимо выполнить чреспищеводную эхокардиографию (для исключения внутрипредсерного тромбоза - тромбов в предсердиях).
Процедура электрической кардиоверсии должна производится натощак, только если речь не идет об экстренной ситуации. После выполнения внутривенного наркоза, накладывают датчики для постоянного мониторования электрокардиограммы. С помощью двух электродов наложенных на специальные точки восстановят синусовый ритм. После этой процедуры, в течение как минимум трех часов Вы будете находиться под наблюдением. Эффективность электрической кардиоверсии достигает 90%, но как у любой манипуляции возможны и осложнения, такие как: тромбоэмболии и аритмии, возможны осложнения общей анестезии, ожоги кожи. У пожилых пациентов, со структурными заболеваниями сердца может развиться длительная остановка синусового узла.
После восстановления синусового ритма пациента выписывают на амбулаторный этап наблюдения, где оценивается эффективность профилактических методов и решается вопрос о целесообразности хирургического лечения аритмии.
Профилактика повторных приступов
 Для профилактики повторных приступов аритмии необходимо прекратить употребление алкоголя, растворимого кофе, крепкого чая, отказаться от курения, обеспечить ежедневную физическую активность не менее 30 минут в день или по состоянию.
Для профилактики повторных приступов аритмии необходимо прекратить употребление алкоголя, растворимого кофе, крепкого чая, отказаться от курения, обеспечить ежедневную физическую активность не менее 30 минут в день или по состоянию.
Произвести коррекцию питания, а именно: снизить калорийность пищи, отказаться от жиров животного происхождения. Употреблять больше овощей, фруктов, морской рыбы не менее 2 раз в неделю. Предпочтение отдать блюдам, приготовленным на пару, тушеным блюдам.
Следующий этап у некоторых пациентов – это хирургическое лечение аритмии. В настоящее время показания для хирургического лечения значительно расширены, это связано с внедрением малоинвазивных способов коррекции аритмии, таких как: катетерная аблация (РЧА), хирургическая аблация (операция «лабиринт»).
Медикаментозную профилактику повторных приступов наджелудочковой тахикардии проводят в случае неэффективности хирургического лечения, а также в случае отказа пациента от хирургического лечения. С этой целью могут быть использованы: бета-адреноблокаторы, амиодарон, верапамил, пропафенон, соталол.
В случае фибрилляции предсердий (мерцательной аритмии) для удержания синусового ритма, профилактики повторных приступов аритмии применяются: амиодарон, этацизин, аллапинин, пропафенон, этмозин, соталол, флекаинид. Эти препараты обычно назначаются длительно. В случае сохранения приступов аритмии на фоне терапии необходимо задуматься о хирургическом лечении.
 Стоит уделить особое внимание дополнительной терапии, которая в настоящее время рекомендуется для профилактики повторных приступов аритмии. Речь идет о ингибиторах АПФ (рамиприл, периндоприл, лизноприл), блокаторах рецепторов ангиотензина II (валсартан, ирбесартан), статинах (аторвастатин, розувастатин), омега 3 полиненасыщенных жирных кислотах.
Стоит уделить особое внимание дополнительной терапии, которая в настоящее время рекомендуется для профилактики повторных приступов аритмии. Речь идет о ингибиторах АПФ (рамиприл, периндоприл, лизноприл), блокаторах рецепторов ангиотензина II (валсартан, ирбесартан), статинах (аторвастатин, розувастатин), омега 3 полиненасыщенных жирных кислотах.
В заключении хочется отметить, что появление приступов аритмии всегда тяжело переносится пациентом, появляется чувство, что Вы тяжело больны. Ситуация обостряется, когда назначенная антиаритмическая терапия имеет низкую эффективность, приступы сохраняются. Многие пациенты продолжают жить с частыми приступами аритмии, не зная, что существуют высокоффективные малоинвазивные методы лечения, которые способны значительно улучшить качество жизни.
Врач кардиолог Чугунцева М.А.





Комментарии
Теперь он принимает кучу лекарств пожизненно.
Меня пугают его приступы! Они похожи на эпилептические. Первый случился в больнице, , он лежал там, врачи сказали это прединфарктное состояние. Но все быстро прошло. У него затряслась левая нога, потом он хотел ее размять и его словно откинуло назад и держало за плечи. Трясло. Он посинел. Его уложили на пол. Хотели делать искуственное дыхание, но вроде кск обошлось.
Что такое будет повторяться, никто не говорил. Я даже не понимаю... что делать и к кому бежать. К неврологу?
Второй раз через несколько дней повторился, уже дома. Свидетелем была мама, сам он даже и не помнит что у него что то было не так...
Его трясло, глаза шальные, рот открыт. Он лежал на боку... и были рвотные позывы. Но не рвало. Быстро все прошло и он уснул.
У меня двое маленьких детей и не просто по каждому вопросу бегать к врачам. То рецепт нужен... то талон не взять, то отпуск врача...
Если надо это наблюдать -я пошла бы. Знать бы к кому. К неврологу? Отец еще ходит слабо... плюс ничего не хочет, жить... есть. К врачам идти отказывается порой... Лишний раз заикаться боюсь.
Очень жалко его и больно это видеть...
Знакомый сказал, что это из за того что работают клапаны сердца не верно, надо чтобы работало их четное количество. Когда там нарушение, то может быть такой приступ. Что ничего не поделать и только скорую если совсем плохо. А как это определить... совсем плохо??? Приступы отца я не видела. Но знаю что это бы уже меня наругало. У моих детей было аналогичное... Но вдруг он задыхаться будет... совсем плохо это затянувшися на 5 минут приступ?
Подскажите что это за состояния и как быть?