 Сердечно-сосудистые заболевания остаются наиболее актуальной проблемой современной медицины, как в России, так и в других странах мира. Основное место среди них занимает ишемическая болезнь сердца (ИБС) и является одной из лидирующих причин инвалидности и смерти. Причиной, как известно, является атеросклеротическое поражение коронарных сосудов, вследствие чего снижается приток крови к сердечной мышце. Существуют медикаментозные и хирургические способы лечения данной патологии. В начальной стадии ИБС хорошо поддается медикаментозной коррекции, но на более поздних стадиях приходится прибегать и к хирургическим методам лечения.
Сердечно-сосудистые заболевания остаются наиболее актуальной проблемой современной медицины, как в России, так и в других странах мира. Основное место среди них занимает ишемическая болезнь сердца (ИБС) и является одной из лидирующих причин инвалидности и смерти. Причиной, как известно, является атеросклеротическое поражение коронарных сосудов, вследствие чего снижается приток крови к сердечной мышце. Существуют медикаментозные и хирургические способы лечения данной патологии. В начальной стадии ИБС хорошо поддается медикаментозной коррекции, но на более поздних стадиях приходится прибегать и к хирургическим методам лечения.
На сегодняшний день аорто-коронарное шунтирование (АКШ) – это одна из наиболее эффективных и в то же время сложных и дорогих операций при ИБС. Она проводится в тех случаях, когда медикаментозное лечение и малоинвазивные хирургические манипуляции, например баллонная ангиопластика со стентированием, не приводят к должному эффекту. С каждым годом растет количество проведенных операций, связанно это с расширением показаний к данному методу лечения.
Аортокоронарное шунтирование – хирургическая операция, в основе которой лежит восстановление нормального притока крови к сердечной мышце с помощью шунтов путем создания обходных путей от аорты к коронарным артериям в обход пораженного (суженного) участка сосудов, питающих сердце.
Существует несколько разновидностей операции аортокоронарного шунтирования:
• На неработающем сердце с использование аппарата искусственного кровообращения (ИК). В этом случае сердце останавливают, а его функцию по кровоснабжению всех органов временно берет на себя аппарат.
• На работающем сердце. Более сложная операция, но риск возникновения осложнений гораздо ниже и пациент восстанавливается гораздо быстрее.
• Эндоскопическая с минимальными хирургическими разрезами с использованием аппарата ИК или без него.
По типу шунтов делится на:
• Мамокоронарное шунтирование – используется участок внутренней грудной артерии.
• Аутоартериальное аортокоронарное шунтирование – выделяется участок лучевой артерии.
• Аутовенозное шунтирование – используется участок поверхностной вены, взятой из нижней конечности (бедра или голени).
Также в ходе операции может использоваться один шунт или несколько, обычно до пяти.
Показания к проведению операции аортокоронарное шунтирование
• Наличие стеноза ствола левой коронарной артерии на 50% и более.
• Поражение двух основных коронарных артерий с вовлечением передней межжелудочковой ветви.
• Поражение трех основных коронарных артерий в сочетании с дисфункцией левого желудочка (фракция выброса левого желудочка 35-50% по данным эхокардиографии).
• Поражение одной или двух коронарных артерий при условии, что невозможна ангиопластика, вследствие сложной анатомии сосудов (сильная извилистость)
• Осложнение в ходе чрескожной коронарной ангиопластики. Диссекция (рассечение) или острая окклюзия (закупорка) коронарной артерии также является показанием к срочному проведению аортокоронарного шунтирования.
• Стенокардия высокого функционального класса.
• Инфаркт миокарда, при невозможности выполнения ангиопластики.
• Пороки сердца.
У пациентов с сахарным диабетом, протяженными окклюзиями (закупоркой) артерий, выраженным кальцинозом, поражением основного ствола левой коронарной артерии, наличием выраженных сужений во всех трех основных коронарных артериях предпочтение отдается аортокоронарному шунтированию, а не баллонной ангиопластике.
Противопоказания к операции
• Непроходимость левой венечной артерии более чем 50%.
• Диффузное поражение коронарных сосудов, когда подвести шунт не представляется возможным.
• Снижение сократительной способности левого желудочка (фракция выброса левого желудочка менее 40% по данным эхокардиографии).
• Почечная недостаточность.
• Печеночная недостаточность.
• Сердечная недостаточность.
• Хронические неспецефические заболевания легких
Подготовка пациента к операции аортокоронарное шунтирование
Если аортокоронарное шунтирование выполняется в плановом порядке, то на амбулаторном этапе необходимо обследование перед госпитализацией в стационар для выполнения операции. Выполняется клинический анализ крови, анализ мочи общий, биохимический анализ крови (трансаминазы, билирубин, липидный спектр, креатинин, электролиты, глюкоза), коагулограмма, электрокардиграфия, эхокардиография, рентгенография органов грудной клетки, ультразвуковое исследование сосудов шеи и нижних конечностей, фиброгастродуоденскопия, ультразвуковое исследование органов брюшной полости, необходимы результаты коронароангиографии (диск), исследование на гепатит В, С, ВИЧ, сифилис, осмотр гинеколога для женщин, уролога для мужчин, санация полости рта.
После выполненного обследования осуществляется госпитализация в кардиохирургическое отделение, как правило, за 5-7 дней до операции. В стационаре пациент знакомится со своим лечащим врачом – кардиохирургом, кардиологом, осуществляется осмотр анестезиолога. Еще до операции необходимо обучится методике специального глубокого дыхания, дыхательной гимнастики, что очень пригодится в послеоперационном периоде.
Накануне операции Вас посетит лечащий врач, анестезиолог, которые уточнят детали операции и наркоза. Вечером выполнят очищение кишечника, гигиеническую обработку тела, на ночь дадут седативные (успокаивающие) препараты, чтобы сон был глубокий и спокойный.
Как проводится операция
Утром в день операции Вы отдадите медицинской сестре на хранение свои личные вещи (очки, контактные линзы, съемные зубные протезы, украшения).
После проведения всех подготовительных мероприятий за час до операции пациенту вводятся седативные (успокоительные) препараты и даются транквилизаторы (фенобарбитал, фенозипам) для лучшего перенесения наркоза и доставляют в операционную, где подключается внутривенная система, выполняется несколько уколов в вену, накладываются датчики системы постоянного наблюдения за пульсом, артериальным давлением, электрокардиограммой, и Вы засыпаете. Аортокоронарное шунтирование проводится под общим наркозом, поэтому пациент не чувствует никаких ощущений во время операции и не замечает сколько она длится. Продолжительность в среднем составляем 4-6 часов.
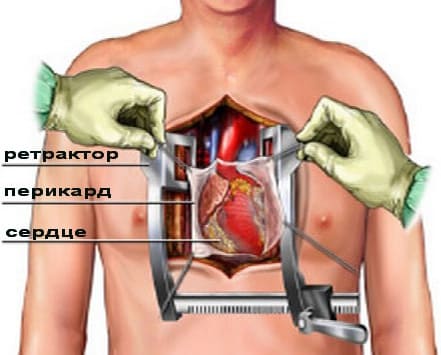
После введения больного в наркоз производят доступ в грудную клетку. Раньше это достигалось путем стернотомии (рассечение грудины, это классический прием), но в последнее время все больше используется эндоскопическая операция с небольшим разрезом в левом межреберье, в проекции сердца. Далее сердце подключают к аппарату ИК, либо выполняют операцию на работающем сердце. Определяется это заранее хирургами при обсуждении хода операции.
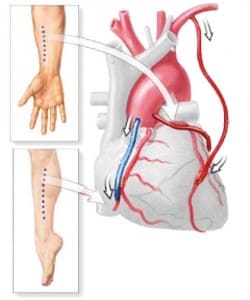
Далее производится забор шунтов, одного или нескольких в зависимости от количества пораженных сосудов. В качестве шунтов может выступать внутренняя грудная артерия, лучевая артерия или большая подкожная вена. На руке или ноге (зависит от того, откуда врач решил вырезать сосуд) делается разрез, сосуды отсекаются, края их клипируются. Сосуды могут быть выделены с окружающими тканями и в виде полной скелетизации сосуда, после чего хирурги проверяют проходимость вырезанных сосудов.
Следующим этапом устанавливаются дренажи в область перикарда (наружная оболочка сердца) для исключения осложнения в виде гемоперикарда (скопление крови в полости перикарда). После этого один край шунта подшивают к аорте путем надсечения ее наружной стенки, а другой конец подшивают к пораженной коронарной артерии ниже места сужения.
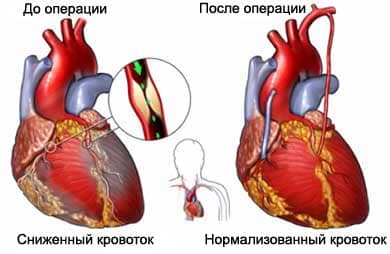
Таким образом формируется обходной путь вокруг пораженного участка коронарной артерии и восстанавливается нормальный приток крови к сердечной мышце. Шунтированию подлежат магистральные коронарные артерии и их крупные ветви. Объем операции определяется количеством пораженных артерий, снабжающих кровью жизнеспособный миокард. В результате операции должен быть восстановлен кровоток во всех ишемизированных зонах миокарда.
После наложения всех необходимых шунтов, извлекают дренажи из перикарда и на края грудной кости накладываются металлические скобки, если доступ в грудную клетку был произведен путем стернотомии и завершают операцию. Если операция была выполнена путем небольших разрезов в межреберье, то накладывают швы.
Через 7-10 дней швы или скобы могут быть сняты, перевязки выполняются каждый день.
После операции в первый день пациенту разрешено присаживаться, на второй день - аккуратно вставать возле кровати, выполнять несложные упражнения для рук и ног.
Начиная с 3-4 дня, рекомендуется выполнять дыхательную гимнастику, проводится респираторная терапия (ингаляции), оксигенотерапия. Постепенно расширяется режим активности пациента. При дозированной физической нагрузке необходимо ведение дневника самоконтроля, где фиксируются пульс в покое, после нагрузки и после отдыха через 3–5 минут. Темп ходьбы определяется самочувствием больного и показателями работы сердца. Всем пациентам в послеоперационном периоде положено ношение специального корсета.

Даже несмотря на то, что роль удаленной вены (которую взяли в качестве шунта) на себя берут мелкие вены на ноге или руке, всегда есть некоторый риск отека. Поэтому пациентам рекомендуется носить эластичный чулок в первые четыре - шесть недель после операции. Обычно отек в области голени или лодыжки проходит через шесть - семь недель.
Реабилитация после аортокоронарного шунтирования занимает в среднем 6-8 недель.
Реабилитация после операции
Важным этапом после аортокоронарного шунтирования являются реабилитационные мероприятия, включающие в себя несколько главных аспектов:
• Клинический (медицинский) – послеоперационный прием лекарственных препаратов.
• Физический - направлен на борьбу с гиподинамией (малоподвижностью). Установлено, что дозированная физическая нагрузка приводит к положительным результатам восстановления пациентов.
• Психофизиологический – восстановление психоэмоционального статуса.
• Социально-трудовой – восстановление способности к труду, возврату в социальную среду и семью.
В подавляющем большинстве исследований было доказано, что хирургические способы лечения ИБС во многом превосходят медикаментозные. У пациентов после аортокоронарного шунтирования в течение 5 лет после операции отмечалось более благоприятное течение заболевания и достоверное уменьшение числа инфарктов миокарда, а также повторных госпитализаций. Но, несмотря на успешно выполненную операцию, необходимо уделить особое внимание модификации образа жизни, упорядочить прием лекарственных препаратов, чтобы продлить как можно дольше хорошее качество жизни.

Прогноз.
Прогноз после успешно проведенной операции аортокоронарного шунтирования достаточно благоприятный. Количество летальных случаев минимально, а процент отсутствия инфаркта миокарда и признаков ИБС очень велик, после операции исчезают ангинозные приступы, уменьшается одышка, нарушения ритма.
Очень важный момент после оперативного лечения – это модификация образа жизни, устранения факторов риска развития ИБС (курение, избыточный вес и ожирение, высокий уровень артериального давления и холестерина в крови, гиподинамия). Меры, которые необходимо предпринять после оперативного лечения: отказ от курения, строгое соблюдение гипохолестериновой диеты, обязательная ежедневная физическая активность, уменьшение стрессовых ситуаций, регулярный прием лекарственных препаратов.
Очень важно понять, что успешно выполненная операция и отсутствие симптомов ИБС не отменяют регулярный прием препаратов, а именно: гиполипидемические препараты (статины) принимаются с целью стабилизации уже имеющихся атеросклеротических бляшек, препятствуют их росту, снижают уровень «плохого» холестерина, антитромбоцитарные препараты - снижают свертываемость крови, препятствуют формированию тромбов в шунтах и артериях, бета-адренблокаторы – помогают сердцу работать в более «экономном» режиме, ингибиторы АПФ стабилизируют артериальное давление, стабилизируют внутренней слой артерий, осуществляют профилактику ремоделирования сердца.
Перечень необходимых препаратов может быть дополнен исходя из клинической ситуации: может потребоваться прием диуретиков, при протезировании клапанов-антикоагулянтов.

Однако, не смотря на достигнутый прогресс, нельзя не учитывать и отрицательные последствия стандартной операции аортокоронарное шунтирование в условиях искусственного кровообращения, такие как негативное влияние ИК на функцию почек, печени, центральной нервной системы. При экстренном аортокоронарном шунтировании, а также при сопутствующих состояниях в виде эмфиземы легких, патологии почек, сахарного диабета или заболеваний периферических артерий ног, риск осложнений выше, чем при плановой операции. Примерно у четверти пациентов возникает нарушение ритма сердца в первые часы после шунтирования. Это обычно временная фибрилляция предсердий, и связана она с травматизацией сердца во время операции, поддается медикаментозному лечению.
На более позднем этапе реабилитации может появляться анемия, нарушение функции внешнего дыхания, гиперкоагуляция (повышение риска тромбообразования).
В отдаленном послеоперационном периоде не исключается стенозирование шунтов. Средняя продолжительность аутоартериальных шунтов в среднем составляет более 15 лет, а аутовенозных 5-6 лет.
Рецидив стенокардии возникает у 3-7% больных в первый год после операции, а через пять лет достигает 40%. После 5 лет процент приступов стенокардий возрастает.
Врач Чугунцева М.А.





Комментарии