
Преэклампсия – это патологическое состояние, свойственное только беременным. Раньше в медицинской литературе использовался термин ОПГ-гестоз, ОПГ означало «отеки-протеинурия-гипертензия».
В основе патологических изменений при преэклампсии лежит повреждение эндотелия (внутренняя выстилка всех сосудов). Это приводит, с одной стороны, к спазму сосудов и нарушению питания всех органов, а с другой повышение проницаемости сосудистой стенки, жидкая часть крови пропотевает через сосуды в ткани и образуются отеки. После выхода части плазмы в ткани кровь становится более густой и менее текучей, сердцу труднее «качать» сгустившуюся кровь и, чтобы справиться, организм реагирует повышением артериального давления. Также повышается вероятность образования тромбов (густая кровь + поврежденная выстилка сосудов, к которой «липнут» свертывающие элементы).
Таким образом, преэклампсия – это генерализованное поражение сосудов.
Распростараненность преэклампсии по разным данным составляет от 5 до 20% среди всех беременных женщин, из них на тяжелую преэклампсию приходится около 1%. Развивается преэклампсия в сроке более 20 недель, причем, чем раньше появились клинические признаки данного патологического состояния, тем серьезней прогноз для матери и плода.
Причины преэклампсии
Как таковых четких причин преэклампсии не существует. Но есть факторы риска, поэтому, когда вы встаете на учет, акушер-гинеколог спрашивает, казалось бы, посторонние сведения. Однако, на основании суммы факторов риска можно сделать вывод о риске развития преэклампсии у данной пациентки и предпринять все возможные меры по предотвращению этого осложнения беременности.
Факторы риска преэклампсии:
1) Первородящие, особенно первые роды в возрасте до 18 лет и более 35 лет
2) Преэклампсия, гестационная артериальная гипертензия или эклампсия в анамнезе у самой женщины или родственниц первой линии (мать, бабушка, родная сестра)
3) Беременность двойней
4) Акушерские осложнения беременности (пузырный занос, водянка плода)
5) Хронические заболевания сердечно-сосудистой системы с нарушением кровообращения (нелеченная артериальная гипертензия)
6) Обменные заболевания (сахарный диабет, ожирение)
7) Болезни почек, в особенности, сопровождающиеся артериальной гипертензией (хронический пиелонефрит, гломерулонефрит, поликистоз почек)
8) Аутоиммунные и аллергические заболевания (ревматоидный артрит, антифосфолипидный синдром, бронхиальная астма, различные аллергии, поллиноз)
Симптомы преэклампсии
Умеренная преэклампсия:
- повышение АД от 140/90 мм.рт.ст. до 159/99 мм.рт.ст. ( даже если повышение АД отмечено на одной руке)
- умеренные отеки (стопы, голени, пастозность кистей)
- умеренная протеинурия (0.5-3.0 грамма в сутки)
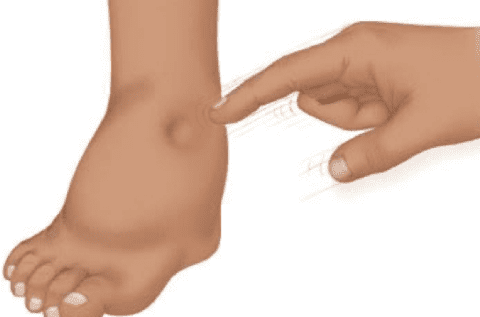
След от надавливания при отеках
Тяжелая преэклампсия:
- повышение АД до 160/100 мм.рт.ст. и выше (даже однократная фиксация таких цифр АД требует пересмотра лечения и, возможно, госпитализации, следует исходить из сочетания с остальными клиническими проявлениями)
- генерализованный отек (стопы и голени, кисти рук, передняя брюшная стенка при собирании в складку напоминает лимонную корку, кисти рук, отечность лица, отечность и заложенность носа)
- протеинурия (появление белка в моче от 0.5 г/сут и выше)
- тромбоцитопения (снижение уровня свертывающий пластинок крови – тромбоцитов, повышается риск кровотечения; нижней границей нормы по разным данным считается от 150 до 180*109/мл)
- головная боль и тяжесть в теменно-височной области
- боли и тяжесть в правом подреберье и в эпигастрии (область «под ложечкой»)
- тошнота
- рвота
- снижение количества выделяемой мочи (свидетельствует о нарушении функции почек)
- нарушения зрения (мелькание «мушек перед глазами», вспышки света, нечеткость и размытость зрения)
- гиперрефлексия (все рефлексы усиливаются, что говорит о судорожной готовности)
- эйфория, бессонница, возбуждение или, наоборот, заторможенность, снижение скорости реакций
- реже желтуха (возрастает риск осложнения HELLP-синдромом).
Клиника тяжелой преэклампсии чаще всего складывается из нескольких симптомов (практически всегда включающих повышение артериального давления).
Перечисленные симптомы, особенно в сочетании, являются неотложной ситуацией и требуют экстренной диагностики и оказания помощи беременной женщине, являются поводом для вызова бригады Скорой медицинской помощи или самостоятельного обращения в ближайший роддом (если нет возможности вызвать БСМП).
Обследование
1) общий анализ крови (ОАК)
В ОАК мы можем наблюдать сгущение крови из-за того, что жидкая часть крови уходит в ткани (повышается показатель гематокрита), проявления воспаления (повышенные показатели лейкоцитов и СОЭ), снижение уровня тромбоцитов игемоглобина.
2) общий анализ мочи (ОАМ)
В ОАМ прежде всего нас интересует белок, в норме белок отсутствует, показатель 0,033‰ требует контроля ОАМ, более тщательного наблюдения. Стойкое присутствие следов белка в моче требует дообследования.
3) суточная протеинурия
- умеренная от 0.5 до 3.0 граммов в сутки
- выраженная более 3.0 граммов в сутки
Это измерение количества белка, теряемого организмом с мочой за сутки, свидетельствует о нарушении фильтрационной функции почек (в норме большие молекулы белка не проникаются в мочу), помогает заподозрить развитие преэклампсии.
4) биохимический анализ крови (БАК)
В БАК необходимо проверить общий белок и его фракции, АлАТ, АсАТ, билирубин, мочевину, сахар. Это минимальное количество показателей, помогающих диагностировать/исключить более серьезные нарушения.
5) суточное мониторирование артериального давления (СМАД или Холтеровское мониторирование)
Исследование, заключающееся в установке на сутки аппарата измерения АД и записывающего устройства, через определенные промежутки времени в манжету нагнетается воздух, измеряется и фиксируется АД. Пациентка должна вести обычный образ жизни, а также выполнить за сутки несколько позиционных и нагрузочных диагностических проб (полежать определенное время на спине, на боку и так далее, подняться по лестнице). Все события фиксируют в дневнике, чтобы потом специалист функциональной диагностики смог сопоставить подъемы АД и пульса с периодами нагрузки или покоя.
6) консультация терапевта, невролога, окулиста. Если вы посетили терапевта и окулиста до начала ухудшения самочувствия, то следует проконсультироваться повторно.
Невролог проверит рефлексы, очаговую неврологическую симптоматику и заподозрит судорожную активность.
Окулист осмотрит глазное дно, на котором отражаются гипертонические изменения и явления отека.
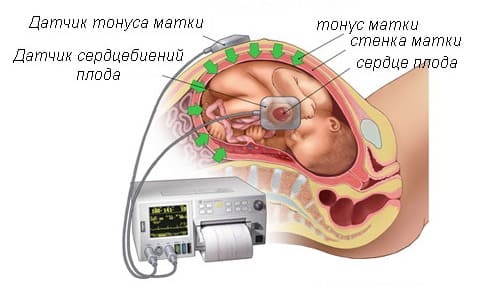
7) контроль за состоянием плода
- КТГ (кардиотокография) – отражает состояние сердцебиения плода, его шевелений и сократительной активности матки. КТГ может трактоваться как нормотип, сомнительный и патологический.
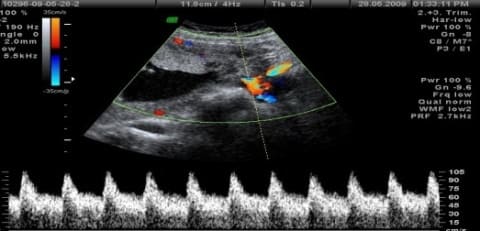
- УЗИ+допплерометрия – визуальный метод исследования, допплерометрическое сканирование показывает кровоток в сосудах матки, пуповине и сосудах плода.
Дифференциальная диагностика преэклампсии
При постановке диагноза учитываются такие факты:
- у 30% беременных могут быть значительные отеки в отсутствие преэклампсии (чаще отеки имеют венозную или иную причину, не связанную с беременностью)
- по разным данным до 40% случаев преэклампсии не сопровождается отеками
Иногда вы можете не понять, почему ваш доктор так волнуется и назначает прием препаратов три раза в день. Чтобы разобраться в осложнениях беременности, сопровождающихся повышение артериального давления, приводим эту таблицу.
Гипертензивные состояния, возникающие при беременности
| Клинические проявления | Хроническая артериальная гипертония (существовавшая ДО беременности) | Гестационная артериальная гипертензия | Преэклампсия |
| Время начала подъема АД | До 20 недель (обычно с ранних сроков) | С 20 недель | С 20 недель, вероятность повышается к III триместру |
| Степень гипертензии | I-III | I-II | I-III |
| Протеинурия (белок в моче) | отсутствует | отсутствует | обычно наблюдается в различной степени |
| Повышение мочевины в сыворотке крови (выше 5.5 ммоль/л) | отсутствует | отсутствует | обычно наблюдается |
| Сгущение крови (определяется по гематокриту в ОАК) | отсутствует | отсутствует | наблюдается при тяжелой преэклампсии |
| Тромбоцитопения | отсутствует | отсутствует | наблюдается при тяжелой преэклампсии |
| Дисфункция печени (желтуха) | отсутствует | отсутствует | наблюдается при тяжелой преэклампсии |
Примечание:
1. Степени артериальной гипертензии
I АД 140/90-159/99 мм.рт.ст.
II АД 160/100-179/109 мм.рт.ст.
III АД 180/110 и выше
2. Мочевина сыворотки крови учитывается при отсутствии серьезных заболеваний почек, присутствовавших до беременности (длительно текущий хронический пиелонефрит, гломерулонефрит с формированием почечной недостаточности и так далее)
Осложнения преэклампсии
1) со стороны матери
- Эклампсия - это грозное осложнение преэклампсии, сопровождающееся отеком головного мозга, судорожными припадками (один или серия, называемая экламптическим статусом), комой и острой гипоксией плода. Смертность от эклампсии имеет тенденцию к снижению и на текущий момент составляет 1 на 2000.
- HELLP- синдром. Название этого патологического состояния– аббревиатура:
H – Hemolisis – гемолиз, то есть разрушение эритроцитов
EL – Elevated liver enzymes – повышение уровня печеночных проб (АлАТ, АсАТ)
LP – Low Platelets – снижение уровня тромбоцитов.
Происходит острое, массивное поражение печени и клеток крови, развивается печеночная недостаточность. Смертность при развитии HELLP- синдрома составляет до 75%.
- Преждевременная отслойка плаценты.
- Преждевременные роды (в сроке от 22 до 37 недель).
2) со стороны плода
- плацентарная недостаточность (дисфункция плаценты),
- хроническая гипоксия плода, ведущая к задержке роста, гипотрофии плода,
- острая гипоксия плода, грозящая гипоксическим поражением центральной нервной системы плода и антенатальной гибелью плода.
Лечение преэклампсии
Если имеет место сочетание отёков и умеренной протеинурии, либо сочетание умеренной и поддающейся лечению гипертензии с отеками ног, то лечение может быть начато амбулаторно и в условиях дневного стационара. Более выраженные патологические проявления подлежат госпитализации в акушерский стационар в отделение патологии беременности для лечения и решения вопроса о родоразрешении.
1) Рациональные физическая нагрузка и питание.
Физическая нагрузка должна быть размеренной, не утомляющей, подойдут прогулки на воздухе, плавание, несложные упражнения на растяжку ( без наклонов тела и поднятия тяжестей). Разумеется, если беременность протекает с явлениями угрозы прерывания или преждевременных родов, то физическую нагрузку следует ограничить.
Следует исключить из питания жирные, острые продукты, ограничить соль до 5 граммов в сутки и жидкость до 1-1.2 литра в сутки ( учитывая супы, каши, соки, фрукты и овощи).
2) Позиционная терапия.
Коленно-локтевое положение 3-15 минут до 6 раз в сутки, если это не провоцирует болей в низу живота и повышения АД. Следует измерить АД до процедуры и через 10-15 минут после. Можно использовать мяч или другие подставки под локти, если вам так удобнее.

3) Мочегонные препараты.
Канефрон по 2 драже 3 раза день (спиртовой раствор того же препарата не рекомендуется во время беременности так как прием длительный) применяется по разным схемам, от 10-14 дней до постоянного приема (10 дней приема, 10 дней перерыв и так далее). Выбор схема приема осуществляется врачом (терапевт женской консультации или акушер, ведущие вашу беременность) с учетом результатов анализов, достигнутого эффекта.
Бруснивер по 1 фильтр-пакету 3-4 раза в день. Схему приема и длительность определяет участковый акушер-гинеколог или терапевт.
4) Гипотензивная терапия.
1. Препарат 1-ой линии: метилдопа (допегит), это препарат, безопасный для приема во время беременности.
Допегит 250 мг используется от 1 таблетки 2-3 раза в сутки до 2 таблеток 4 раза в сутки. Дозу определяет врач по переносимости и эффекту.
2. Препараты 2-ой линии: бета-блокаторы (метопролол) и блокаторы медленных кальциевых каналов (нифедипин). Используются в качестве дополнительного препарата при неэффективности метилдопы в максимально допустимой дозе. Решение о начале приема этих препаратов и дозы определит врач, так как имеются побочные эффекты для матери и плода.
Эгилок (метопролола тартрат) от 12.5 мг 2 раза в день до 50 мг 2 раза в день.
Беталок-ЗОК (метопролола сукцинат) от 12.5мг до 50 мг 1 раз в сутки( предпочтительнее утром).
Нифедипин (кордафлекс, кодипин, коринфар) 10 мг ситуационно при подъеме АД, принимать таблетку нужно под язык и лежа, во избежание резкого снижения АД и коллапса. В сутки можно принять до 3х таблеток.
3. Прочие: диуретики тиазидного ряда (гидрохлортиазид 12.5-25 мг в сутки), применяются в случае неэффективности вышеперечисленных препаратов, стойком повышении АД, используются реже, так как не проводилось многоцентрового исследования по безопасности приема у беременных. В клинических же наблюдениях неблагоприятного влияния на плод не выявлено.
5) Магнезиальная терапия.
Сульфат магния (сернокислая магнезия) вводится исключительно внутривенно в условиях процедурного кабинета или стационара. Струйное введение показано для купирования острых симптомов, далее назначается капельное введение до насыщающей дозы. Доза рассчитывается индивидуально. Сульфат магния относится к противосудорожным препаратом и является золотым стандартом в профилактике эклампсии (судорог), снижая вероятность их возникновения на 60%. Также магнезия обладает умеренным гипотензивным и мочегонным действием.
6) Профилактика синдрома дыхательных расстройств у плода (СДР).
При риске преждевременных родов, в сроке 24-34 недели показано проведение профилактики СДР плода препаратами глюкокортикоидного ряда. Это мероприятие помогает легким малыша созреть чуть раньше, что повышает вероятность его выживания и адаптации. Наиболее часто используется дексаметазон, процедура производится в дневном стационаре женской консультации, либо в течение госпитализации в круглосуточный стационар.
7) Родоразрешение.
Преэклампсия является состоянием, неразрывно связанным с беременностью и вылечить ее невозможно. Все перечисленные выше подходы помогают стабилизировать состояние и минимизировать риск осложнений для матери и плода, но иногда все усилия оказываются неэффективными. В таких случаях показано родоразрешение.
В случае длительно текущей умеренной преэклампсии, возможно в сочетании с дисфункцией плаценты и гипотрофией плода, показано самостоятельное родоразрешение с продленным обезболиванием (лечебная эпидуральная анестезия).
В случае развития тяжелой преэклампсии показано экстренное родоразрешение путем операции кесарева сечения.
Выбор метода родоразрешения строго индивидуален и зависит от множества факторов: тяжесть состояния матери, состояние плода и его предлежание, расположение плаценты, готовность родовых путей, соответствие размеров таза матери и головки плода, анамнеза (осложнённые роды/послеродовый период, рубец на матке после кесарева сечения или миомэктомии, мертворождения или родовые травмы и т.д.) и других.
Профилактика преэклампсии до и при беременности
Специфической профилактики преэклампсии не существует. Однако к планированию беременности следует подходить обдуманно. Посетите акушера-гинеколога, у которого планируете состоять на учете, и грамотного терапевта. Вы должны быть уверены, что входите в новое состояние здоровой. Если же вы знаете о наличии хронических заболеваний или выявили их в процессе предгравидарной подготовки, то следует добиться стойкой ремиссии и максимальной компенсации функций. При наличии ожирения обратитесь к эндокринологу, он поможет вам достигнуть оптимального веса.
Регулярное наблюдение у врача и своевременное прохождение лабораторных и инструментальных исследований (в том числе УЗИ скринингов) поможет выявить многие патологические состояния максимально рано и предпринять нужные меры.
Прогноз
При ненадлежащем лечении/отсутствии лечения на 200 случаев преэклампсии приходится 1 случай эклампсии, возрастает риск осложнений со стороны плода и «закрепления» патологических изменений в организме матери (сохранение артериальной гипертензии и нарушений функций почек после родоразрешения).
При регулярном наблюдении и дисциплинированном следовании предписанным назначениям, шанс родить здорового малыша и сохранить свое собственное здоровье значительно повышается. Подавляющее количество наблюдаемых женщин, получающих лечение в полном объеме, благополучно вынашивают и рожают здоровых деток.
Следите за собой и будьте здоровы!
Врач акушер-гинеколог Петрова А.В.





Комментарии