 В последние десятилетия в связи с ухудшением экологии, увеличением стрессов, потребления продуктов питания с излишним содержанием химических веществ, возрос уровень заболеваний сердечно-сосудистой системы и артериальной гипертензии в целом. Гипертензия – это заболевание, не только вызывающее субъективный дискомфорт, но и опасное отдаленными последствиями и осложнениями.
В последние десятилетия в связи с ухудшением экологии, увеличением стрессов, потребления продуктов питания с излишним содержанием химических веществ, возрос уровень заболеваний сердечно-сосудистой системы и артериальной гипертензии в целом. Гипертензия – это заболевание, не только вызывающее субъективный дискомфорт, но и опасное отдаленными последствиями и осложнениями.
Итак, артериальной гипертензией считается длительное, стойкое повышение цифр свыше 140 мм рт ст для систолического, «верхнего» давления и 90 для диастолического, «нижнего» давления, измеренного манжетой на плече у пациента в покое. Гипертензия может быть вторичной, или симптоматической и возникать при заболеваниях разных органов человека, например, сердца и аорты, щитовидной железы, надпочечников, почек, головного мозга, почечных сосудов. Но чаще (в 90 – 95% случаев) развивается первичная, или эссенциальная гипертензия. Это тип повышения давления, при котором видимые заболевания других органов отсутствуют.
Ранее первичная гипертензия называлась гипертонической болезнью, в настоящее время термины гипертензия и гипертония считаются равнозначными.
В здоровом организме поддержание динамического равновесия кровяного давления обеспечивается тонусом сосудов и их нейро-гуморальной регуляцией, объемом циркулирующей крови (ОЦК) и концентрацией натрия в крови. При первичной гипертензии происходит нарушение процессов регуляции этих параметров. Какие причины могут вызвать нарушения, так до сих пор точно и не выяснено.
Распространение первичной гипертензии составляет среди лиц старше 40 лет 20 – 25%, причем у женщин заболевание встречается несколько чаще. Так же, как и симптоматические гипертензии, эссенциальная подразделяется на степени и стадии течения, что важно учитывать для назначения лечения и определения риска развития осложнений и внезапной сердечной смерти.
В зависимости от максимальных цифр давления, первичная гипертензия может быть:
1 степени тяжести – при уровне АД 140/90 - 159/99
2 степени – 160/100 до 179/109
3 степени – выше 180/110 мм. рт. ст.
Выделяют следующие стадии течения болезни:
I стадия. Характеризуется не постоянным повышением уровня давления, во время эмоционального напряжения, физической нагрузки. Поражение органов – мишеней и осложнения отсутствуют. Может длиться в течение многих лет.
II стадия. Давление повышено постоянно, но хорошо снижается гипотоническими препаратами. Чаще возникают гипертонические кризы. Поражение органов – мишеней, наиболее чувствительных к постоянно повышенному давлению крови в артериях, диагностируемое клинически и инструментально.
К ним относятся:
- гипертрофия миокарда,
- ангиопатия сетчатки глаз (патология сосудов сетчатки), атеросклероз аорты, сонных, бедренных и других артерий,
- дисциркуляторная энцефалопатия,
- поражение почек – наличие белка в моче, повышение уровня креатинина в сыворотке крови.
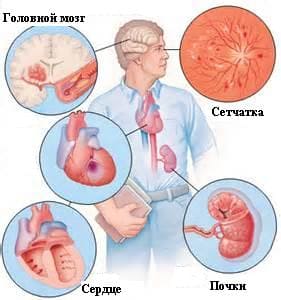
III стадия. Значительное, стойкое повышение давления, купируемое приемом только комбинаций антигипертензивных препаратов. Частые гипертонические кризы. На этой стадии уже возникают осложнения - инсульт, инфаркт, стенокардия, сердечная недостаточность, нефропатия, расслаивающая аневризма аорты, кровоизлияние в сетчатку глаза.
Причины первичной гипертензии
В отличие от симптоматических гипертензий, в основе эссенциальной не лежат какие-то видимые органические поражения других органов. Такой тип гипертонии чаще развивается при длительном психоэмоциональном напряжении, особенно у лиц, занятых напряженным умственным трудом, и у жителей крупных городов с большим количеством психических раздражителей. Также подвержены первичной гипертонии люди с тревожно – мнительным типом личности, постоянно находящиеся в состоянии хронического стресса и тревоги. Это обусловлено повышенным уровнем гормонов стресса в крови (адреналин, норадреналин), вырабатываемых в надпочечниках, а также в постоянной стимуляции адренорецепторов сосудов. Сосуды постоянно пребывают в повышенном тонусе, увеличивая сопротивление току крови, вследствие чего возрастает кровяное давление. Сужение артерий почек приводит к нарушению образования в них веществ, осуществляющих регуляцию объема крови в сосудистом русле (ренин, ангиотензиноген). Возникает порочный круг, так как на этом этапе почки запускают механизм задержки натрия и воды в организме, что еще больше провоцирует повышение давления.
Кроме психогенных причин заболевания, на развитие первичной гипертонии могут оказать влияние следующие факторы риска:
- наследственность
- повышенное употребление в пищу поваренной соли (более 6 г в сутки)
- неправильное питание
- мужской пол
- возраст старше 55 – 60 лет, хотя часто гипертония возникает у лиц 35 – 40 лет
- курение
- ожирение
- климакс у женщин
- малоподвижный образ жизни
- повышение холестерина в крови
- сахарный диабет
- вегето – сосудистая дистония
Симптомы первичной гипертензии
На протяжении многих лет повышение давления может оставаться незамеченным для человека, так как плохое самочувствие он связывает с переутомлением и не контролирует уровень давления. Основные жалобы при эссенциальной гипертонии:
- головная боль в затылочной области, чаще возникающая по уторам в горизонтальном положении, после стресса или физической нагрузки
- носовые кровотечения
- тошнота
- общая слабость
- быстрая утомляемость
- раздражительность
- чувство постоянной усталости и «разбитости»
- головокружение
- ощущение учащенного сердцебиения
При поражении органов мишеней появляются такие симптомы, как:
- со стороны глаз - нарушение зрения,
- головного мозга - эмоциональная неустойчивость, тревожность, расстройства сна, снижение слуха, шаткость походки,
- почек – увеличение или уменьшение суточного объема мочеиспускания, увеличение ночного мочеиспускания, утренние отеки лица, особенно области под глазами
- сердца – одышка при ходьбе или в покое, боли в левой половине грудной клетки, учащенное, замедленное или нерегулярное сердцебиение, отеки нижних конечностей
При развитии осложнений клиническая картина дополняется соответствующей клинической картиной.
Диагностика эссенциальной гипертонии
Диагноз первичной гипертонии может быть установлен на основании обследования, в ходе которого не выявлено значимых органических изменений других органов, послуживших причиной высокого давления. Если в ходе обследования внутренних органов не нашлось заболевания, вызывающего вторичную гипертензию, то врач предполагает у пациента первичную гипертензию. Если выявлены патологические изменения внутренних органов, врач должен тщательно интерпретировать результаты и понять, это состояние явилось причиной или следствием гипертензии.
Для того, чтобы исключить первоначальные заболевания головного мозга, почек, сердца и аорты, эндокринной системы, может потребоваться много времени на уровне поликлинического звена, поэтому многих пациентов госпитализируют в терапевтический стационар для обследования. Особенно, если возникает злокачественное течение артериальной гипертензии у лиц моложе 30 лет – стойкое, значительное повышение давления до очень высоких цифр. В последнем случае врачу следует думать о симптоматической гипертензии.
При дифференциальной диагностике первичной и вторичной гипертензии врач, кроме осмотра пациента и измерения давления на обеих руках, применяет такие методы диагностики:
1. Лабораторные методы.
- анализы крови и мочи – рутинные исследования
- биохимический анализ крови – уровень холестерина, глюкоза, печеночные ферменты, показатели работы почек - мочевина и креатинин.
- гормональные исследования крови могут быть назначены при подозрении на гипо- и гипертиреоз, опухоли гипофиза и надпочечников (болезнь Иценко - Кушинга, феохромоцитома)
- гликемический профиль, тест толерантности к глюкозе – выявляют нарушения обмена углеводов (сахарный диабет)
2. Инструментальные методы.
- ЭКГ. На 1 стадии может быть без особенностей. Во 11 – 111 стадиях появляются признаки гипертрофии и ишемии миокарда, перенесенного инфаркта миокарда.
- УЗИ щитовидной железы, почек, внутренних органов. Позволяет не только выявить патологию почек, вызвавшую причину гипертензии (гломерулонефрит, пиелонефрит), но и наоборот, оценить степень поражения почечной ткани при первичной гипертензии.
- Эхокардиография. Могут быть обнаружены пороки сердца и аорты, гипертрофия миокарда, нарушения сократимости, расширение камер сердца, нарушение тока крови по ним, снижение сердечного выброса, атеросклероз аорты.
- Суточное мониторирование АД и ЭКГ. Проводится для более полного представления об условиях повышения давления в течение суток, связи с физической нагрузкой, отдыхом, приемом пищи и т.д.
- Рентгенография грудной полости. Вспомогательный метод в диагностике пороков сердца, могущих вызвать вторичную гипертензию. При первичной гипертензии 11 – 111 стадии позволяет обнаружить гипертрофию миокарда, дилатацию полостей сердца при застойной сердечной недостаточности.
- Коронарография. Проводится, если у пациента развивается стенокардия, проявляемая клинически и/или по ЭКГ, был перенесен инфаркт миокарда, а также для оценки степени поражения коронарных сосудов атеросклерозом.
- МРТ головного мозга может быть назначено при подозрении на нейрогенную природу вторичной гипертензии, например при опухоли головного мозга, черепно – мозговой травме, менингоэнцефалите. При вторичной гипертензии оценивается степень дисциркуляторной энцефалопатии.
- МРТ почек и надпочечников показано при подозрении на рениному (опухоль почки из клеток, вырабатывающих ренин), хромаффиному, феохромоцитому (опухоли надпочечников).
Лечение первичной гипертензии
Лечение гипертонии начинается с коррекции образа жизни и немедикаментозных методов терапии. Образ жизни для пациента с эссенциальной гипертонией складывается из следующих мероприятий:
- Отказ от курения и злоупотребления алкоголем. Доказано, что яды, содержащиеся в сигаретах, и алкоголь, попадая в организм, токсически действуют на внутреннюю стенку сосудов и вызывают ее повреждение.
- Ограничение употребления поваренной соли в пищу до 5 – 6 г в сутки. Соль, а именно содержащийся в ней натрий, способствует задержке жидкости в организме, увеличивая объем крови в сосудах.
- Правильное питание. Следует исключить из рациона «вредные» продукты - фаст фуд, пряные, копченые, острые, соленые, жирные и жареные блюда. Рекомендуется увеличить содержание в пищи свежих овощей и фруктов, молочных изделий, злаковых и крупяных изделий. Для правильной работы всего организма пищу нужно принимать в одно и то же время, около 4 – 6 раз в день. Выбор низкокалорийных продуктов питания без искусственных добавок вкупе с режимом питания также помогут нормализовать уровень холестерина в крови и снизить избыточный вес при ожирении.
- Правильная организация физической активности. Для поддержания хорошего состояния сердечно – сосудистой системы не обязательно заниматься тяжелой атлетикой, экстремальными видами спорта или проводить каждый вечер в тренажерном зале. Вполне достаточно будет утренней и вечерней зарядки с комплексом несложных упражнений, если у пациента в настоящий момент нет к этому противопоказаний, и врачом не рекомендовано соблюдать строгий постельный режим.
Отлично помогает от повышенного давления систематическое выполнение следующей гимнастики:
К немедикаментозным методам лечения относятся:
- аутотренинг
- психотерапия
- иглорефлексотерапия
- фитотерапия (валериана, зверобой, шалфей, пустырник, мята, мелисса и др. травы)
- электросон
Эти методы могут помочь при начальной стадии гипертензии, когда еще нет поражения органов – мишеней и осложнений. В противном случае назначаются лекарственные препараты, один или их комбинация:
- ингибиторы АПФ (ангиотензинпревращающего фермента) и АРА II (антагонисты рецепторов к ангиотензину II) не только действуют на основной механизм задержки натрия и жидкости в организме, но и защищают органы – мишени от дальнейшего пагубного влияния высокого давления. Препараты – лизигамма, престанс, фозикард, зокардис, хартил; лориста, валсартан и др.
- бетта – адреноблокаторы и антагонисты кальция снижают тонус периферических сосудов, уменьшая сосудистое сопротивление. Препараты – беталок, рекардиум, небилет; амлодипин, фелодипин и др.
- диуретики выводят лишнюю жидкость из организма. Препараты – диувер, арифон, индапамид, верошпирон, гидрохлортиазид и др.
- другие группы препаратов при стенокардии, сердечной недостаточности, инфаркте и иных осложнениях – нитраты, антиагреганты, статины.
Предпочтительно лечение начинать с немедикаментозных методов (на I стадии), при отсутствии эффекта назначить какой-либо один препарат с малой дозы. На стадии поражения органов – мишеней, при развитии осложнений, при стойком повышении давления до значительных цифр рекомендуется прием комбинации препаратов. Комбинированные препараты – Эксфорж (валсартан + амлодипин), Лозап плюс (гидрохлортиазид + лозартан), Аритель плюс (гидрохлортиазид + бисопролол) и многие другие.
Осложнения гипертензии
Неконтролируемое высокое давление без лечения может привести к развитию гипертонического криза. Это состояние, длящееся от нескольких часов до нескольких суток, характеризующееся стойким повышением давления до значительных цифр, иногда выше 220 мм. рт. ст. Для пациентов, которые переносят плохо даже незначительный подъем давления, кризом может считаться повышение АД до 150/100 и выше, сопровождающееся выраженным ухудшением самочувствия.
Для криза характерны очень резкая головная боль, не купирующаяся обезболивающими препаратами, мигренозного характера, тошнота, рвота, не приносящая облегчения, головокружение, невозможность находиться в вертикальном положении, покраснение кожи лица, боли в сердце, чувство нехватки воздуха или одышка.
Первая помощь при гипертоническом кризе заключается в приеме под язык таблетки каптоприла или нифедипина. Госпитализация показана при ишемии миокарда, сахарном диабете, перенесенном инфаркте или инсульте.
Во время криза могут развиться другие осложнения эссенциальной гипертензии:
- острый инфаркт миокарда
- транзиторная ишемическая атака
- острый геморрагический или ишемический инсульт
- расслаивающая аневризма аорты
- кровоизлияние в сетчатку глаза с потерей зрения
- острая сердечная недостаточность
- отек легких
- острая почечная недостаточность
Каждое из этих состояний требует экстренной госпитализации в терапевтическое или кардиологическое отделение. Профилактикой осложнений является регулярный, непрерывный прием назначенных препаратов. Дозировку следует снижать постепенно до полной отмены препарата.
Прогноз
Для оценки прогноза пациентов с гипертонией разработана шкала оценки факторов риска (Фремингемская модель). В ней используется пять групп риска осложнений и смерти от сердечно – сосудистых причин в течение ближайших 10 лет.
1. Незначительный риск – менее 5%
2. Низкий риск – 5 – 15%
3. Умеренный риск – 15 – 20%
4. Высокий риск – 20 – 30%
5. Очень высокий риск – более 30%.
Группа риска, в которой находится тот или иной пациент, определяется следующими критериями:
- отсутствие или наличие факторов риска
- степень повышения АД
- наличие поражения органов – мишеней и ассоциированных клинических состояний (инфаркт, инсульт, нефропатия, стенокардия, и др).
Например, пациент с отсутствием факторов риска, без поражения других органов и без осложнений, с незначительным нестойким повышением АД попадает в группу незначительного риска, то есть прогноз благоприятный. А пациент с несколькими факторами риска, с поражением органов, перенесший инфаркт или инсульт, при постоянном повышении АД более 180/100 мм. рт. ст. имеет очень высокий риск сердечной смерти, то есть прогноз неблагоприятный.
Врач терапевт Сазыкина О.Ю.





Комментарии