Панариций – это гнойное воспаление мягких тканей и костей пальца. В зависимости от локализации гнойного очага и глубины воспалительного процесса выделяют кожный, подкожный, подногтевой, суставной, сухожильный, костный панариций, пандактилит и паронихию.
Кожный панариций представляет собой абсцесс, располагающийся под эпидермисом кожи. В случае панариция ногтя в зависимости от локализации и распространения выделяют три формы: паронихия и подногтевой панариций. Паронихия – это гнойное воспаление валика, окружающего ноготь. Подногтевой панариций – это скопление гноя под ногтем. Подкожный панариций представляет собой гнойное воспаление подкожной клетчатки фаланг пальцев. Излюбленной локализацией подкожного панариция является ладонная сторона концевой фаланги пальца. Сухожильный панариций – наиболее тяжелая и инвалидизирующая форма гнойного воспаления пальцев, которая сопровождается поражением сухожильного влагалища и гибелью сухожилия пальца. Костный и суставной панариций возникают первично при глубоком ранении до кости и полости сустава или при переходе воспаления с окружающих тканей как осложнение подкожного панариция. В случае, когда гнойное воспаление охватывает всю толщу пальца, говорят о пандактилите.
Причины панариция.
Любой панариций вызывается видимой или незамеченной микротравмой: укол, царапина, инородное тело (например, заноза, стекловата, стекло, металлическая стружка и другие), ссадина, ранения при маникюре.
Через полученные повреждения кожи проникает возбудитель заболевания. Вызывают панариций бактерии, в первую очередь золотистый стафилококк, а также стрептококки и энтерококки. Реже гнойное воспаление развивается при участии кишечной и синегнойной палочки, протея.
Предрасполагающими факторами развития панариция выступают сахарный диабет, нарушение кровоснабжения кисти, авитаминоз и иммунодефицит. В таких случаях гнойный процесс развивается быстрее, протекает тяжелее и трудно поддается лечению.
Специфика симптоматики панариция и характера течения гнойного процесса обусловлены своеобразной анатомией пальцев. Дело в том, что кожа ладонной поверхности пальцев плотно фиксирована к подлежащим структурам и кости плотными соединительнотканными перегородками, образующими большое количество замкнутых ячеек с подкожно-жировой клетчаткой. Подкожно-жировая клетчатка является благоприятной средой для размножения микроорганизмов. Поэтому при повреждении кожи и инфицировании такой ячейки с питательной средой, гнойный процесс распространяется не вдоль пальца, а в глубину по направлению к сухожилию и кости. Именно поэтому рано возникают распирающие и стреляющие боли в пальце. Кожа тыльной поверхности пальцев наоборот рыхло связана с подлежащими структурами, поэтому на тыле пальца легче развивается отек, нередко отвлекающий от основной причины болезни.
Симптомы панариция.
В зависимости от вида панариция клинические проявления будут разными.
Наиболее легко протекает внутрикожный панариций. Он выглядит как пузырь, наполненный гноем, расположенный чаще всего на ладонной поверхности конечной фаланги. Беспокоят умеренные боли и чувство распирания в области пузыря.
При паронихии, возникающей после проведенного маникюра, возникает воспаление ногтевого валика, который становится отечным, красным и болезненным. При продолжающемся воспалении кожа валика приподнимается, становится беловатой – через нее просвечивает гной. Боли при паронихии изменяются от ноющих до постоянных, пульсирующих в стадии абсцедиирования. Гной может распространяться под ногтевую пластинку с образованием подногтевого панариция, основным симптомом которого будет отслоение части или всей ногтевой пластинки гноем.
Подкожный панариций сопровождается утолщением пораженной фаланги пальца, кожа краснеет, лоснится. Движения в полном объеме становятся невозможными из-за болей пульсирующего характера, которые усиливаются при опускании руки.
При сухожильном панариции наблюдается утолщение и покраснение всего пальца, движения резко болезненны. Палец становится сосискообразным, находится в полусогнутом состоянии. Боли выражены, пульсирующего характера. Отек может распространяться на тыл кисти и ладонную поверхность. Гнойный процесс достаточно быстро прогрессирует, распространяясь вслед за отеком на кисть и даже предплечье. Типичные симптомы сухожильного панариция приведены на фото ниже.
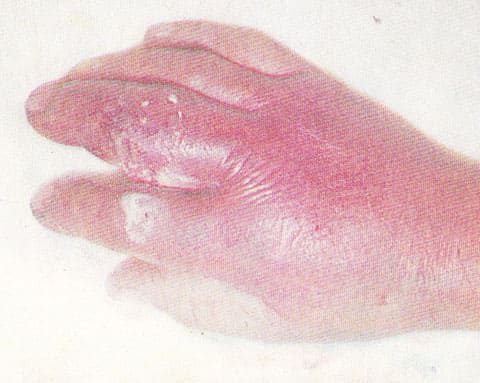
Сухожильный панариций.
При суставном и костном панариции в гнойный процесс вовлечены сустав и кость фаланги пальца. Симптомы костного и суставного панариция аналогичны таковым при подкожном панариции, однако более выражены. Отек, как правило, распространяется по всему пальцу. Боли сильные, интенсивные и не подлежат четкой локализации, палец согнут, движения невозможны из-за болей и отека. Возможен спонтанный прорыв гноя через кожу с образованием гнойных свищей. В случае суставного панариция первоначально отек, краснота и боли локализуются вокруг пораженного сустава, но при отсутствии лечения распространяются на весь палец. Типичная клиническая картина представлена на фото.
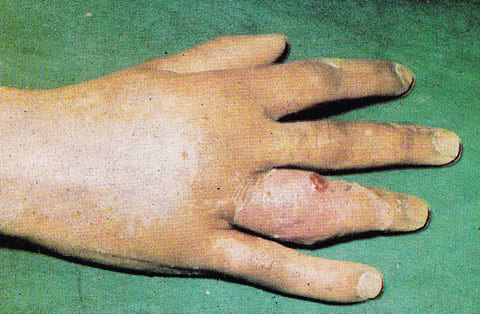
Симптомы суставного панариция.
Обследование при панариции.
При обнаружении у себя указанных симптомов необходимо обратиться к врачу-хирургу поликлиники. В случае паронихии, кожном и подкожном панариции диагноз ставится на основании клинической картины и дополнительного инструментального обследования не требует. Достаточно сдать общий анализ крови и глюкозу крови для определения степени выраженности воспалительного процесса и диагностики сахарного диабета, а при его наличии степени тяжести течения заболевания. В случае подозрения на костный и суставной панариций, а также при сухожильном панариции (для исключения вовлечения кости в воспалительный процесс) необходимо выполнить рентгенографию кисти. Следует знать, что рентгенологическая картина отстает от клинической на 1 – 2 недели. Поэтому рентгенографию следует выполнить повторно через указанный промежуток времени.
Лечение панариция.
На начальных этапах развития воспалительного процесса возможно консервативное лечение в виде антибактериальной терапии, ванночек с гипертоническим раствором соли и физиотерапевтических процедур. Однако зачастую эту стадию воспаления больные пропускают и не обращаются за медицинской помощью.
Гнойный процесс в пальце развивается обычно на 3 сутки после инфицирования. Об этом свидетельствуют постоянные пульсирующие боли и повышение температуры тела выше 37°С. Первая бессонная ночь, обусловленная болями, является показанием для хирургического лечения.
При кожном панариции операция заключается в иссечении эпидермального пузыря на границе со здоровой кожей, обработке 3% раствором перекиси водорода и бриллиантовым зеленым. Эту манипуляцию можно выполнить и в домашних условиях острыми маникюрными ножницами, предварительно оставив их на 10 минут в 70% этиловом спирте для стерилизации. Процедура абсолютно безболезненная и не требует обезболивания. Однако есть опасность существования панариция в виде запонки, когда в дне пузыря имеется свищевое отверстие, идущее под кожу. В таком случае наравне с кожным панарицием существует и подкожный панариций. Поэтому иссечения отслоенного эпидермиса без оперативного лечения подкожного панариция для выздоровления будет явно недостаточно, что приведет к прогрессированию гнойного воспаления.
При паронихии образовавшийся абсцесс вскрывают, приподняв кожный валик у основания ногтя. Если гной проникает под ноготь, то его отслоенную часть удаляют.
При подкожном панариции выполняют 2 боковых разреза на границе с ладонной поверхностью кожи, через которые проводят сквозной дренаж в виде марлевой турунды и резинового выпускника. Они препятствуют слипанию краев послеоперационной раны, что необходимо для адекватного оттока гноя и промывания гнойной полости во время перевязок.
Паронихию, кожный и подкожный панариций лечат в условиях поликлиники. При подтверждении диагноза сухожильного, костного и суставного панариция необходимо лечение в условиях отделения гнойной хирургической инфекции.
На начальном этапе выполняют частичную обработку гнойного очага, как при подкожном панариции. В дальнейшем проводят индивидуальное лечение.
Антибактериальная терапия панариция в амбулаторных условиях сводится к приему таких препаратов как ципролет по 500 мг 2 раза в сутки 7 дней или амоксиклав по 625 мг 3 раза в сутки 7 дней.
Профилактика панариция.
Для профилактики развития панариция очень важно своевременно правильно обработать полученную рану кисти. При получении микротравмы кисти следует вымыть руки с мылом, удалить инородные тела из раны (заноза, металлическая стружка, стекло и так далее), выдавить каплю крови из ранки, обработать 3% раствором перекиси водорода, края раны смазать спиртовым раствором йода или бриллиантовым зеленым. Заклеить бактерицидным пластырем или стерильной салфеткой.
При выполнении маникюра следует избегать повреждения кожи, перед проведением процедуры обработать кутикулу и прилегающую к ней кожи 70% спиртом. Маникюрные щипчики так же следует погрузить в 70% этиловый спирт на 5-10 минут. При повреждении кожи ее следует обработать этиловым спиртом и избегать ее загрязнения землей, при разделке мяса и так далее.
Осложнения панариция.
При запущенном панариции возможен переход воспаления на глубжележащие ткани с развитием пандактилита. Последний трудно поддается лечению и часто приводит к ампутации пальца. Переход гнойного воспаления на сухожилие и отсутствие своевременного хирургического лечения вызывает некроз сухожилия с потерей активных движений в пальце кисти. По сухожильному влагалищу гнойный процесс быстро распространяется на кисть с развитием флегмоны кисти, для лечения которой требуются обширные хирургические вмешательства.
Суставной панариций часто приводит к образованию контрактур и тугоподвижности в пораженном суставе.
Костный панариций нередко приводит к развитию хронического остеомиелита пальца с рецидивирующим течением, сопровождающимся частичной или полной потерей подвижности.
Поэтому самолечение при панариции опасно и может приводить к трагическим последствиям. Положительный исход при данном заболевании возможен только при раннем обращении за медицинской помощью. Заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.






Комментарии
Сергей, с 80х годов времени пролетело...На сегодняшний день и лечение другое, и врачи с другим опытом! При первых признаках панариция не откладывайте визит к хирургу и будете здоровы!
Сначала лечили самостоятельно. Ихтиолка левомеколь ванночки не помогло. К сожалению,тольк о хирургически. Анализ показал стоффилокок. 10 дней параллельно с перевязками кололи антибиотик. Потом назначили пить антибиотик ещё две недели. И через месяц нужно сделать рентген.
Первый раз с таким столкнулась,был а уверена,что справлюсь сама с лечением,но затянула. Стоффилокок не шутка,особенно для людей со слабым иммунитетом. После гриппа организм ребёнка не справился. Только к врачу. Может быть сахарный диабет,стоффило кок, стрептокок. Лечение антибиотиком. Будьте здоровеньки)!