 Причины и симптомы
Причины и симптомы
Диагностика
Лечение митральной недостаточности
Образ жизни
Возможные осложнения
Прогноз
Митральная недостаточность относится к приобретенным порокам сердца и характеризуется поражением створок митрального (двухстворчатого) клапана.
Митральный клапан состоит из соединительной ткани и находится в фиброзном кольце, прикрывая атриовентрикулярное отверстие между левыми предсердием и желудочком. В норме при выбросе крови из левого желудочка в аорту створки его полностью смыкаются, предотвращая обратный поток крови в предсердие. Подвижность и гибкость створок обеспечиваются сухожильными хордами – нитями, которые берут начало от внутренней стенки желудочка из папиллярных (сосочковых) мышц и прикрепляются к створкам, поддерживая их.
При органическом (воспалительном, травматическом, некротическом) поражении соединительной ткани створок клапана, сухожильных хорд или папиллярных мышц происходит изменение их формы и структуры, в результате чего створки уже не плотно прилегают друг к другу и между ними образуется пространство, пропускающее кровь обратно в предсердие (регургитация – состояние, оказывающее негативное влияние на стенки предсердия). Такая патология клапана называется недостаточностью.
Недостаточность митрального клапана это заболевание, возникающее в результате органического поражения сердца, в процессе которого возникают нарушения гемодинамики (движения крови в сердце и в других органах) и развивается выраженная сердечная недостаточность. Данное заболевание в сочетании со стенозом митрального клапана является самым распространенным среди приобретенных пороков сердца. В то же время изолированная, так называемая «чистая» митральная недостаточность встречается редко – всего в 2% случаев от всех приобретенных пороков.
Причины митральной недостаточности
В 75% случаев причиной недостаточности является ревматизм, особенно повторные ревматические атаки, в остальных случаях к пороку приводят бактериальный эндокардит, атеросклероз. Крайне редко острую митральную недостаточность могут вызывать острый инфаркт миокарда, травмы сердца с поражением сосочковых мышц и разрывом сухожильных хорд.
Симптомы митральной недостаточности
Степень проявления симптомов порока зависит от клинической стадии заболевания.
В стадии компенсации, которая может длиться несколько лет, а порой и десятилетий, симптомы, как правило, отсутствуют. Больного может беспокоить повышенная утомляемость, слабость, зябкость и похолодание конечностей.
По мере прогрессирования изменений в створках клапана, а также при повторных ревматических атаках компенсаторных механизмов в сердце не достаточно, поэтому наступает стадия субкомпенсации. При физической нагрузке, например, при длительной и быстрой ходьбе на большие расстояния, активном подъеме по лестнице появляются одышка, боли в левой половине грудной клетки, учащенное сердцебиение (тахикардия), перебои в сердце, нарушения ритма сердца (чаще всего мерцательная аритмия). В этот же период пациент замечает отеки стоп и голеней.
На поздних стадиях (стадии декомпенсации, выраженной декомпенсации и терминальная) жалобы принимают характер постоянных и беспокоят пациента не только при обычной бытовой активности, но и в покое. Одышка может быть проявлением «сердечной» астмы и отека легких – больной в положении лежа не может дышать, находится в положении полусидя; возникают приступы удушливого кашля с возможным кровохарканьем; отеки наблюдаются не только на конечностях, но и по всему телу; пациента беспокоят тяжесть в правом подреберье и увеличение живота в объеме из – за выраженного застоя крови в печени. Развиваются дистрофические изменения во внутренних органах, так как сердечная мышца настолько истощена, что не способна обеспечивать кровью ткани и органы организма.
Диагностика митральной недостаточности
В случаях, когда пациент не отмечает наличие жалоб со стороны сердечно-сосудистой системы, диагноз может быть установлен случайно при проведении планового медицинского осмотра. Если же пациент обращается к врачу в связи с вышеописанными жалобами, диагноз устанавливается в соответствии с данными обследования пациента.
Предположить наличие ревматического процесса с поражением сердца позволяют уже результаты клинического осмотра – оцениваются жалобы и история заболевания пациента; при осмотре обнаруживаются цианоз (посинение ногтевых фаланг, ушей, носа, губ, на поздних стадиях всего лица, конечностей), отеки конечностей, увеличение живота; при аускультации органов грудной клетки выслушиваются ослабление 1 тона, систолический шум на верхушке сердца – в точке проекции митрального клапана и застойные или клокочущие (при отеке легких) хрипы в легких. При лабораторных методах исследования (общие анализы крови и мочи, биохимический анализ крови, иммунологический анализ крови) определяются маркеры воспаления, показатели нарушенного функционирования печени и почек, показатели, специфичные для ревматизма.
Также пациенту назначаются инструментальные методы исследования: ЭКГ и суточное мониторирование ЭКГ регистрирует нарушения ритма, увеличение (гипертрофию) в начальных стадиях левых отделов сердца, а затем и правых; рентгенография назначается с целью выявления расширенной тени сердца и застоя крови в сосудах легочной ткани, особенно при отеке легких.
Визуализировать анатомические структуры сердца и подтвердить диагноз помогает проведение эхокардиографии (УЗИ сердца). Данный метод позволяет оценить подвижность створок клапана, оценить нарушения внутрисердечного тока крови с регургитацией, измерить фракцию регургитации, давление в легочной артерии, определить фракцию выброса крови в аорту, измерить эффективную площадь отверстия регургитации. В зависимости от этих показателей недостаточность митрального клапана подразделяется на следующие степени:
- незначительная недостаточность: фракция регургитации менее 30% (процент крови, забрасываемой в левое предсердие от объема крови, находящегося в левом желудочке в момент его сокращения); площадь отверстия, через которое забрасывается кровь в предсердие менее 0.2 кв. см; обратная струя крови в предсердии находится у створок клапана и не достигает половины предсердия.
- выраженная недостаточность: фракция регургитации 30 – 50%, площадь отверстия регургитации 0.2 – 0.4 кв. см, струя крови заполняет собой половину предсердия.
- тяжелая недостаточность: фракция регургитации более 50%, площадь отверстия более 0.4 кв. см, струя крови заполняет все левое предсердие.
В неясных случаях, а также в силу невозможности проведения УЗИ сердца через переднюю грудную стенку может быть назначена чрезпищеводная эхокардиография. Для определения переносимости физической нагрузки проводится стресс-эхокардиография – проведение УЗИ сердца до и после проб с физической нагрузкой.
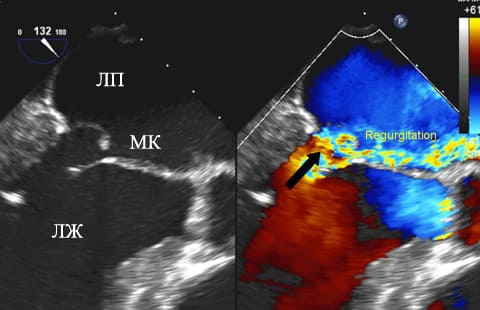
Эхокардиография с допплер-исследованием. На рисунке справа стрелкой указан заброс крови в левое предсердие через митральный клапан (МК).
Так же, как и при митральном стенозе, в сложных клинических ситуациях со спорными результатами обследования или перед кардиохирургической операцией может быть назначена катетеризация полостей сердца с измерением разницы давлений в его камерах. Если у пациента с данным пороком присутствует ишемическая болезнь сердца, врач может счесть необходимым проведение коронароангиографии (КАГ) с введением рентгенконтрастного вещества в коронарные (сердечные) сосуды и оценкой их проходимости.
Лечение митральной недостаточности
Лечение данного порока сердца подразумевает назначение лекарственных препаратов и радикальный способ излечения порока – хирургическую коррекцию клапана.
В медикаментозном лечении применяются следующие группы препаратов:
- для уменьшения общего периферического сопротивления сосудов, в которые увеличенному левому желудочку предстоит выталкивать кровь, назначаются ингибиторы АПФ и бета – адреноблокаторы: периндоприл 2 – 4 мг один раз в сутки, фозиноприл 10 – 40 мг один раз в сутки; карведилол 12.5 – 25 мг один раз в сутки, бисопролол 5 – 10 мг один раз в сутки.
- для уменьшения притока крови к растянутому правому предсердию назначаются нитраты – препараты нитроглицерина и его аналоги: нитроспрей под язык 1 – 3 дозы при приступах одышки или загрудинных болей, кардикет 20 – 40 мг за 20 минут до физической нагрузки на ранних стадиях и ежедневно от одного до пяти раз в сутки на поздних стадиях (при выраженной одышке и частых эпизодах отека легких).
- для уменьшения общего объема циркулирующей крови и вследствие этого, исключения объемной перегрузки сердца, назначаются диуретики (мочегонные препараты): индапамид 2.5 мг утром, верошпирон 100 – 200 мг утром и др.
- для уменьшения тромбообразования и повышенной свертываемости крови назначаются антиагреганты и антикоагулянты: тромбо Асс 50 – 100 мг в обед после еды; варфарин 2. 5 мг, плавикс 75 мг – доза рассчитывается индивидуально под строгим контролем показателей свертывания крови.
- при наличии мерцательной аритмии применяются антиаритмические препараты, способствующие восстановлению правильного ритма (при пароксизмальной форме) – поляризующая смесь внутривенно, амиодарон, новокаинамид в/в. При постоянной форме мерцания предсердий назначаются сердечные гликозиды (коргликон, строфантин) и бета – адреноблокаторы.
- для профилактики повторных ревматических атак, а также при проведении инвазивных (с внедрением в ткани организма) вмешательств используются антибиотики (бициллин, амоксициллин с клавулановой кислотой и др).
Схема лечения устанавливается индивидуально для каждого пациента лечащим врачом.
Из хирургических методов лечения используются пластика клапана (подшивание створок клапана, сухожильных хорд) и его протезирование.
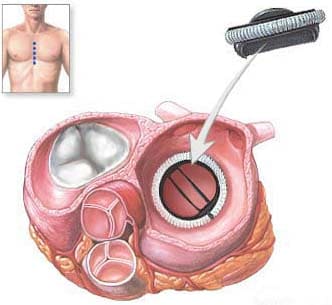
На рисунке изображено протезирование клапана механическим протезом.
Операция показана при второй степени порока (выраженная недостаточность) и при второй – третьей стадиях течения процесса (суб – и декомпенсации). В стадии выраженной декомпенсации применение хирургического метода лечения остается спорным в силу тяжелого общего состояния, а при терминальной стадии операция строго противопоказана.
Образ жизни при митральной недостаточности
Пациенту необходимо соблюдать общие принципы ведения здорового образа жизни, а также выполнять рекомендации врача, применяемые при многих кардиологических заболеваниях – исключить алкоголь, курение, жирные, жареные, острые блюда; ограничить объем потребляемой жидкости и соли; много спать и чаще гулять на свежем воздухе.
При наступлении беременности женщина должна наблюдаться кардиохирургом совместно с акушером и кардиологом. На ранних стадиях и при не тяжелой степени порока беременность может быть сохранена, а при выраженных нарушениях гемодинамики строго противопоказана. Родоразрешение, скорее всего, будет проводиться путем кесарева сечения.
Осложнения митральной недостаточности
Осложнения без лечения
В случаях, когда пациента не беспокоят жалобы, а степень порока, определенная по УЗИ сердца не тяжелая, отсутствие приема препаратов или оперативного лечения не сказывается на состоянии гемодинамики. Если же пациент обращается с активными жалобами, а диагноз митральной недостаточности подтвержден или диагностирована его тяжелая степень, отсутствие лечения приводит к нарушению циркуляции крови в организме и функций сердечно-сосудистой системы. Без коррекции работы сердечной мышцы могут развиться осложнения, в том числе и жизнеугрожающие – кардиогенный шок, отек легких, системные тромбоэмболии, пароксизмы мерцательной аритмии также с риском образования тромбов и оседания их в сосудах головного мозга, легких, кишечника, сердца, в бедренной артерии. Осложнения встречаются более редко, чем при митральном стенозе.
Осложнения операции
Как и при проведении любой операции, при протезировании или пластике митрального клапана существует определенный операционный риск. Летальность после таких операций, по данным разных авторов, достигает 8 – 20%. Также у пациента могут развиться послеоперационные осложнения, например, образование тромбов в полостях сердца, обусловленное работой механических протезов, развитие бактериального воспаления на створках клапана, в том числе и искусственного биологического, образование спаек между створками с развитием сужения отверстия клапана (стеноз). Профилактикой развития осложнений служат адекватное назначение противосвертывающих препаратов, антибиотикотерапия в раннем послеоперационном периоде, а также при проведении различных диагностических и лечебных мероприятий в других областях медицины (катетеризация мочевого пузыря, экстракция – удаление зуба и другие стоматологические процедуры, гинекологические операции и т. д .).
Прогноз
Даже при отсутствии жалоб со стороны сердца у пациента прогноз для жизни неблагоприятный, так как происходит прогрессирование заболевания с развитием нарушений гемодинамики, которые без лечения приводят к тяжелому нарушению функций организма и к летальному исходу.
При своевременно проведенной операции и грамотном назначении препаратов продолжительность жизни увеличивается, так же как и улучшается качество жизни.
Врач терапевт Сазыкина О.Ю.





Комментарии