 Инфаркт миокарда занимает ведущее место в мире среди причин нетрудоспособности и лидирует в структуре смертности населения. Инфаркт миокарда - это процесс гибели клеток сердечной мышцы (кардиомиоцитов) вследствие длительной ишемии (дефицита кислорода) с формированием участков некроза. Доказано, что некроз формируется не сразу, для этого процесса требуется время в среднем 2-4 часа. В результате гибели кардиомицитов высвобождаются миокардиальные ферменты (тропонин, миоглобин, КФК МВ). Процесс формирования рубца в зоне некроза занимает 5-6 недель. Подробнее о заболевании в статье: Инфаркт миокарда >>
Инфаркт миокарда занимает ведущее место в мире среди причин нетрудоспособности и лидирует в структуре смертности населения. Инфаркт миокарда - это процесс гибели клеток сердечной мышцы (кардиомиоцитов) вследствие длительной ишемии (дефицита кислорода) с формированием участков некроза. Доказано, что некроз формируется не сразу, для этого процесса требуется время в среднем 2-4 часа. В результате гибели кардиомицитов высвобождаются миокардиальные ферменты (тропонин, миоглобин, КФК МВ). Процесс формирования рубца в зоне некроза занимает 5-6 недель. Подробнее о заболевании в статье: Инфаркт миокарда >>
Инфаркт миокарда диагностируется на основании жалоб пациента, биохимических показателей, данных ЭКГ и визуализирующих методов.
Существуют две большие группы пациентов с характерными изменениями на электрокардиограмме (ЭКГ): инфаркт миокарда с подъемом сегмента ST и острый коронарный синдром без подъема сегмента ST.
Как ставится диагноз инфаркта при поступлении пациента, в машине скорой
Диагностика инфаркта миокарда начинается уже в процессе общения с пациентом, который жалуется на дискомфорт или жгучие, давящие боли более 15-20 минут за грудиной, боли могут отдавать в левое плечо, руку, левую лопатку, болевой синдром не купируется приемом нироглицерина. Часто боль сопровождается чувством «страха смерти». Не редко, особенно у пожилых людей, боль бывает не сильно выражена и сопровождается слабостью, потливостью, одышкой и даже обмороками. Также может наблюдаться гипотония (снижение артериального давления), слабый пульс, учащение или урежение ритма сердца, хрипы в легких.
Подробнее по симптомах в статье: Признаки инфаркта миокарда >>
Для подтверждения диагноза инфркт миокарда, при первом контакте пациента с врачом снимается ЭКГ, берется кровь на биохимические маркеры (тропонин Т и I, КФК МВ), которые высвобождаются при гибели кардиомиоцитов. Повышение уровня ферментов достоверно свидетельствуют о повреждении миокарда с формированием некроза. Наиболее предпочтительным маркером некроза признан тропонин Т и I ввиду его высокой чувствительности и специфичности.
На этапе скорой медицинской помощи пациенту должна быть оказана экстренная помощь: оксигенотерапия, нагрузочная доза антиагрегантов, вводятся антикоагулянты (гепарин), бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента (иАПФ), органические нитраты, необходимо полное купирование болевого синдрома с этой целью могут быть использованы наркотические анальгетики (морфин), а также дополнительная терапия возможных осложнений. Одним из самых грозных осложнений инфаркта миокарда является нарушение ритма сердца в виде фибрилляции желудочков, в этом случае проводят сердечно-легочную реанимацию, дефибрилляцию и поддержку сердечной деятельности.
Далее врач скорой медицинской помощи должен оценить ситуацию и решить вопрос о целесообразности выполнения тромболитической терапии (ТЛТ) – медикаментозное разрушение тромба, это касается инфаркта миокарда с подъемом сегмента ST на ЭКГ. Если пациент будет доставлен в специализированный стационар для выполнения чрескожного коронарного вмешательства (ЧКВ) в течение 120 минут от начала болевого синдрома, то ТЛТ на догоспитальном этапе не проводят, в ином случае ТЛТ начинают в машине скорой медицинской помощи.
Машина скорой медицинской помощи должна в кратчайшие сроки доставить пациента в специализированный стационар, где повторно выполняется ЭКГ, исследование уровня кардиоспецифичных ферментов (тропонин Т и I), в некоторых ситуациях могут потребоваться дополнительные визуализирующие методы диагностики, с целью оценки жизнеспособности миокарда, его перфузии, структуры и функции сердца (эхокардиография, радионуклеидная вентрикулография, магнитная резонансная томография, миокардиальная перфузионная сцинтиграфия, однофотонная эмиссионная компьютерная томография). Пациента обязательно госпитализируют в блок реанимации и интенсивной терапии (БРИТ), где должно осуществляться мониторирование основных параметров (ЭКГ, артериальное давление, оксигенация).
Лечение инфаркта в стационаре
Учитывая клинические данные, результаты ЭКГ в динамике и результаты исследования уровня кардиоспецифических ферментов, используются следующие методы лечения.
I. Лечение инфаркта миокарда с подъемом сегмента ST включает в себя следующие мероприятия:
Восстановление коронарного кровотока и реперфузии миокарда:
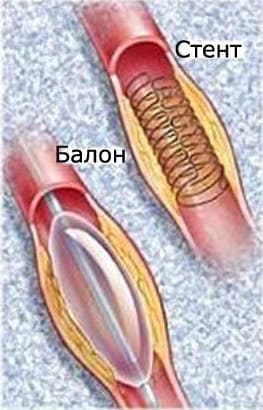 А) ЧКВ выполняется для восстановления проходимости сосуда, который стал причиной возникновения инфаркта. Выделяют первичную, вторичную.
А) ЧКВ выполняется для восстановления проходимости сосуда, который стал причиной возникновения инфаркта. Выделяют первичную, вторичную.
Первичное ЧКВ – это ангиопластика и/или стентирование, которое выполняется больным, не получавшим тромболитические препараты. Суть ангиопластики заключается в расширении суженного атеросклеротический бляшкой просвета сосуда, путем введения катетера с баллончиком на конце под контролем рентгеноскопии. При раздувании баллончика, бляшка «раздавливается» и просвет восстанавливается. Во избежание повторных инфарктов часто эту операцию дополняют установкой стента (стентирование), либо сразу начинают с нее, без ангиопластики. Метод также направлен на расширение просвета сосуда путем установки каркаса в месте сужения, который расширяет просвет и сохраняет нормальную проходимость крови к сердцу.
Вторичное ЧКВ. Выполняется в случае неэффективной тромболитической терапии. Отсутствует положительная динамика ЭКГ, после проведенной ТЛТ.
Б) Тромболитическая терапия – меры направленные на разрушение тромба, который стал причиной инфаркта миокарда, лекарственными препаратами. Тромболитическую терапию необходимо начинать на догоспитальном этапе в течение 30 минут после начала приступа, в случае невозможности доставить пациента в течение 120 минут до сосудистого центра, при наличии возможности, либо в течение 30 мин после поступления в стационар.
Для проведении тромболизиса применяются тромболитические препараты (стрептокиназа, альтеплаза, ретеплаза, тенектеплаза).
При проведении ТЛТ очень высокий риск кровотечения, поэтому существуют абсолютные противопоказания к ее проведению: гемморагический инсульт или инсульт неустановленной причины любой давности, травма или опухоли головного мозга, операция или травма на черепе в течение предыдущих 3 недели, желудочно-кишечное кровотечение в предыдущий месяц, расслоение стенки аорты, гемморагический диатез, биопсия печени, люмбальная пункция.
В) Неотложная хирургическая реваскуляризация миокарда рекомендуется:
• у больных с продолжающимся ангинозным приступом при неудачной попытке ЧКВ.
• У больных с продолжающимися или повторяющимися ангинозными приступами, если невозможны или противопоказаны ЧКВ и ТЛТ.
• Во время хирургического вмешательства в связи “механическими” осложнениями инфаркта миокарда.
• У больных с кардиогенным шоком, поражением крупных коронарных артерий
• При невозможности проведения ТЛТ или ЧКВ, особенно если обнаружено поражение общего ствола левой коронарной артерии. Нужно отметить, что показания к хирургическому лечению больных инфарктом миокарда в остром периоде заболевания ограничены, так как летальность при этом в 2-3 раза выше, чем в подострой или хронической фазе
Антитромботическая терапия без перфузии применяется, если по каким либо причинам не проводилась реперфузионная терапия.
После выполнения реперфузионной терапии в общей палате кардиологического отделения пациенты должны получать следующее лечение:
• двойная антитромботическая терапия (ацетилсалициловая кислота и клопидогрель, ацетилсалициловая кислота и тикагрелор) в течение первого года, затем только ацетилсалициловая кислота, препараты назначаются для профилактики тромбоза стента, с целью снижения «вязкости крови»;
• осуществляется подкожное введение антикоагулянтов (фондапаринукс, эноксапарин) до 8 суток с целью профилактики тромбоэмболических осложнений;
• бета-адреноблокаторы применяются для контроля частоты сердечных сокращений, уменьшают потребность миокарда в кислороде, для профилактики нарушений ритма;
• органические нитраты используются в случае сохранении ангинозных приступов;
• иАПФ (каптоприл, лизиноприл, рамиприл) улучшают прогноз при ИМ, предотвращают постинфарктное ремоделирование сердца, блокаторы рецепторов ангиотензина II назначаются при непереносимости иАПФ;
• гиполипидемичесие препараты (статины) назначаются с целью контроля уровня «плохого холестерина», стабилизации уже имеющихся атеросклеротических бляшек, профилактики образования новых.
• Другие лекарственные препараты назначаются дополнительно исходя из клинической ситуации.
II) Лечение острого коронарного синдрома без подъема сегмента ST включает в себя следующие мероприятия:
Для восстановления коронарного кровотока применяется ЧКВ, коронарное шунтирование, ТЛТ не применяется для лечения острого коронарного синдрома без подъема сегмента ST. Выбор метода реваскуляризации определяется характером и степенью поражения коронарных артерий.
Последующая терапия как и при ИМ с подъемом сегмента ST.
Операция после инфаркта миокарда
В некоторых случаях после инфаркта миокарда показано оперативное лечение, такое как аорто-коронарное шунтирование (АКШ). Суть операции заключается в обходе места сужения коронарных артерий с помощью шунтов, с целью восстановления притока крови к сердцу. Шунтом чаще всего выступает внутренняя грудная артерия или часть подкожной вены ноги.
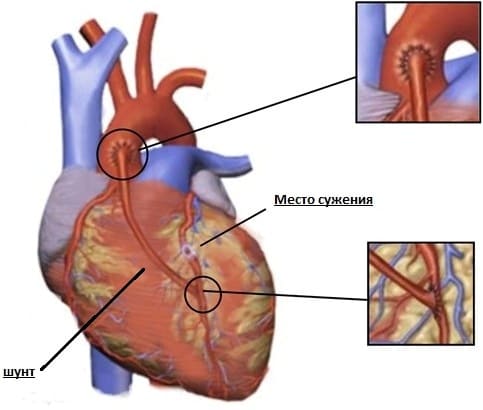
АКШ может проводиться как в срочном, так и в плановом порядке. При поступлении больного в стационар, проводят коронарографию (обследование коронарных сосудов) и в зависимости от степени поражения сосудов или невозможности выполнения ЧКВ, проводят операцию АКШ в срочном порядке в следующих случаях:
- Если анатомия коронарных артерий (извилистость, изогнутость) не позволяет провести ЧКВ.
- Поражение ствола левой коронарной артерии.
- Трехсосудистое поражение с нарушением функции левого желудочка.
- Многососудистое поражение.
Операция АКШ в подавляющем большинстве случаев имеет высокую эффективность и благоприятный прогноз.
Сколько времени пациент находится в стационаре после инфаркта
В реанимации пациент находится в течение трех суток и в случае отсутствия осложнений переводится в палату кардиологического отделения. Если постинфарктный период протекает благоприятно, без осложнений, пациента выписывают через 10 дней на амбулаторный этап.
После перенесенного инфаркта очень важен этап реабилитации, на котором осуществляется коррекция лечения, под контролем медицинского персонала проводится дозированное увеличение физической активности пациента для возвращения его к привычной жизни.
На этапе реабилитации осуществляется модификация образа жизни, а именно: отказ от вредных привычек (курение), соблюдение гипохолестериновой диеты, дозированные физические нагрузки, что значительно улучшает прогноз.
Санаторно-курортное лечение является важным этапом в реабилитации пациента, помогает адаптироваться к физическим нагрузкам после инфаркта, дает время для коррекции терапии, а также для оценки эффективности проведенного лечения. Подробнее о реабилитации в статье Реабилитация после инфаркта миокарда >>
Врач Чугунцева М.А.





Комментарии