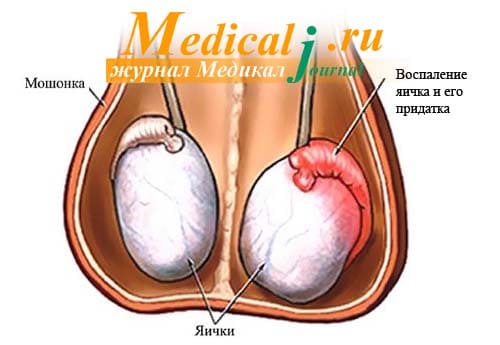
В медицинской практике воспаление у мужчин яичка и придатка яичка (обычно поражаются эти обе области вместе) носит название орхоэпидидимита. Природа заболевания инфекционная, распространению инфекции в яичке и его придатке могут способствовать различные внешние факторы - травмы, нетрадиционные формы секса, приём некоторых медицинских препаратов. Рассмотрим основные причины и методы лечения при воспалении яичка и придатка яичка.
Причины воспаления яичка и его придатка
Воспаление тканей яичка и его придатка бывает односторонним и двусторонним. Наиболее частая причина заболевания - распространение инфекции из уретры восходящим путём до яичка и его придатка. Другие источники инфекции - это простата, семявыводящие каналы и анальное отверстие.
1. Гонорейный уретрит.
Возбудитель гонореи - гонококк Нейсера, попадающий в уретру мужчин от больной женщины половым путём. Источниками инфекции являются в основном женщины с хронической бессимптомной формой гонореи, часто не догадывающиеся, что имеют это заболевание. Заражаются гонореей люди, ведущие беспорядочную половую жизнь без мер предохранения. В острый период гонореи у мужчин появляются боли при мочеиспускании и гнойные выделения из уретры желто-зеленоватого вида, с неприятным запахом. Иногда присоединяются общие явления: слабость, недомогание, повышенная температура тела. Без лечения инфекция из уретры может распространиться на близлежащие органы-яичко, мочевой пузырь, предстательную железу.
2. Хламидиозный уретрит.
Уретрит (воспаление слизистой оболочки уретры) данной формы вызыывают хламидиии, попадающие на слизистую оболочку уретры половым путём. Острая форма хламидиоза по клиническим проявлениям напоминает гонококковый уретрит. Хроническая форма протекает бессимптомно или с постоянной сменой симптомов.
Латентный период заболевания - от одной до трёх недель, после чего появляются первые симптомы воспаления уретры: жжение и болезненные ощущения при мочеиспускании, покраснение и отечность головки полового члена, прозрачные или желтоватые выделения из уретры. Также у больных хламидиозом бывает затруднённое мочеиспускание, моча выделяется мелкими порциями. В наше время довольно часто встречается сочетанная патология (гонорея плюс хламидиоз).
3. Гарднереллёзный уретрит.
Инфекционный бактериальный уретрит, передаваемый половым путём, возбудителем которого является гаррднерелла. Острый период уретрита протекает типично, а диагностика основывается на лабораторном определении типа возбудителя. Для данной формы уретрита характерны следующие симптомы: зуд, жжение и боли в области уретры при мочеиспускании, выделения из уретры, имеющие специфический запах, в редких случаях - покраснение и отёк головки полового члена. Хроническая форма гарднереллёза протекает бессимптомно или с незначительно выраженными симптомами уретрита.
Из осложнений болезни нужно отметить воспаление яичек и предстательной железы, бесплодие.
4. Кандидоз (молочница).
Причиной кандидоза являются грибы рода Кандида, персистирующие на слизистой оболочке половых органов и в перианальной области. Кандида является частью нормальной микрофлоры влагалища женщин, если находится там в небольших количествах. Размножаясь в больших количествах на слизистой оболочке влагалища, эти грибы вызывают симптомы молочницы. Благоприятные условия для появления воспаления при молочнице бывают при снижении иммунитета, неправильном питании, нарушении гормонального фона. Основной путь заражения - половой. Симптомы кандидоза у мужчин обычно не явные, хотя иногда их может беспокоить зуд и болезненность в области головки полового члена, на ней также появляется налет в виде белесоватой сыпи.
5. Простатит.
Простатит - это воспаление паренхимы предстательной железы. Для развития осложнения в виде орхоэпидидимита имеет значение инфекционная природа простатита (гонококк, хламидия, гарднерелла, уреаплазма, стафилококк).
Различают три формы острого простатита: катаральный, фолликулярный и паренхиматозный. Как отдельную форму выделяют также абсцесс (гнойник) предстательной железы. Все формы отличаются глубиной поражения ткани простаты, выраженностью воспалительного процесса и симптомов болезни.
В первую очередь воспаление проявляется в области слизистой оболочки выводных протоков железы - канальцев, через которые секрет простаты выводится в мочеиспускательный канал. Так развивается катаральный простатит. Когда воспаление переходит на железы, которые отвечают за выработку секрета, - развивается фолликулярный простатит. Наконец, когда воспаление переходит на большую часть органа - развивается паренхиматозный простатит. Острый простатит может осложняться развитием гнойника - в этом случае формируется абсцесс простаты.
Проявляется заболевание скудными симптомами: это могут быть боли внизу живота, боли в области ануса средней интенсивности, постоянные или периодические. Отмечаются ложные позывы на дефекацию, к клинической картине простатита могут присоединяться общие симптомы интоксикации (слабость, недомогание, головные боли, повышенная температура тела).
6. Пневмония.
Пневмонией называется инфекционно - воспалительное заболевание легких, когда патоологический процесс распространяется на ткань лёгкого и бронхи (бронхопневмония).
Пневмония бактериальной природы имеет значение большой вероятности передачи инфекции в область яичка и его придатка гематогенным (через кровь) путём.
Начало заболевания обычно острое, температура больного может доходить в это время до 38°С, учащается дыхание незначительно (25 в минуту). Сердцебиение учащается также, до 90 ударов в минуту. Начинает нарастать интоксикация: появляется слабость, недомогание, головные боли, боли в грудной клетке.
В дальнейшем растёт температура тела (до 39°С). Частота дыхательных движений достигает 30 раз в минуту. Частота сердечных сокращений - от 90 до 100 ударов в минуту. Снижается артериальное давление, появляется цианоз (синюшный оттенок кожных покровов). Интоксикация выражены умеренно. Из осложнений может развиться плеврит.
В терминальной стадии температура тела больного поднимается выше 39°С. Частота дыхательных движений – более 30 в минуту, сердцебиение – более 100 ударов в минуту. Цианоз кожи и интоксикация организма заметно выражены. Артериальное давление падает до 90/ 60 мм.рт.ст. Из осложнений могут появиться эмпиема, токсический отек легких и инфекционно-токсический шок.
7. Ангина.
Возбудитель ангины, бета-гемолитический стрептококк, является виновником таких осложнений заболевания, как миокардит, гломерулонефрит, орхоэпидидимит. В ротовой полости стрептококк поражает миндалины, вызывая в них гнойное воспаление. Различают катаральную, фоликулярную, лакунарную и некротическую формы ангины. Первая форма заболевания проявляется местными симптомами: миндалины имеют ярко красный цвет, отечны и увеличены в размерах. При фоликулярной ангине отмечается покраснение (воспаление слизистой оболочки) не только самих миндалин, но и задней стенки глотки. Поверхность миндалин при этом покрыта желтоватыми пузырьками (фолликулами). Фолликулы со временем разрываются, а их содержимое стекает в складки миндалин (лакуны). Больной испытывает боли при глотании. Температура тела повышенная, присутствуют симптомы интоксикации (слабость, недомогание, головные боли). Лакунарная форма ангины по своим проявлениям сходна с фолликулярной ангиной, но при лакунарной ангине основные зоны поражения локализуются в складках миндалин. Поверхность миндалин покрыта желтовато – серым гнойным налётом. Выражены боли в горле и симптомы интоксикации. Некротическая ангина. При данной форме ангины происходит омертвение пораженных инфекционным процессом миндалин. Любое инфекционное воспаление миндалин может закончиться некротической ангиной.
8. Травмы мошонки.
Повреждение мужских половых органов с попаданием инфекции в яичко и его придаток бывает возможным в результате ударов, ранений, верховой езды, при спортивных травмах, вследствие неосторожности во время полового акта, а также в результате автоаварий. Симптомы ушибов и ранений половых органов: сильные боли в области мошонки и паха, кровоподтёк, кровотечение, отёк и увеличение мошонки в размерах, иногда- гипотония, тахикардия и потеря сознания. Нарушения оттока мочи говорят о повреждении мочевого пузыря. Осложнение травмы мошонки воспалительно-инфекионным процессом приводит к развитию орхоэпидидимита.
9. Фимоз.
Фимоз - это состояние, при котором обнажение головки полового члена болезненно или невозможно вследствие сужения крайней плоти. У 96% новорожденных мальчиков головка пениса открывается не полностью из-за недостаточной подвижности крайней плоти.
Главный симптом фимоза – это невозможность обнажения головки. Дети проявляют беспокойство и натуживание при мочеиспускании. Взрослые люди, страдающие фимозом предъявляют жалобы на боли во время эрекции (такие боли обусловлены натягиванием крайней плоти на головке пениса). Часть больных отмечает снижение потенции из-за ожидания боли во время полового акта. Больные с большой степенью фимоза боли во время эрекции не чувствуют, поскольку препуциальное кольцо значительно сужено, и головку обнажить невозможно.
Другие причины орхоэпидидимита: побочные действия медикаментов, паротит и грипп (у детей).
Симптомы воспаления яичка и его придатка
Симптомы воспаления яичка и его придатка: увеличение размера части мошонки (места, где располагается придаток) или мошонки полностью в результате ее отёка, инфильтрация (уплотнение) части яичка, боли в области мошонки, усиливающиеся при дотрагивании, боль в животе, болезненное мочеиспускание, наличие примесей крови или гноя в моче. При орхоэпидидимите присутствуют общие явления интоксикации: повышенная температура тела, слабость, недомогание, головные боли.
В острой фазе орхоэпидидимит характеризуется наличием вышеперечисленных симптомов, выраженным воспалением и снижением трудоспособности. Подострый эпидидимит - это переходящая стадия заболевания. Симптомов становится меньше, течение - более длительное, могут наблюдаться периоды обострения и развитие осложнений.
Хроническое воспаление яичка и его придатка - это следствие недостаточного лечения или запущенности острого эпидидимита.
Постоянное наличие воспаления придатков яичка ведет к ухудшению качества спермы, что уменьшает мужскую фертильность. В это время работа защитных реакций организма ведёт к фиброзированию тканей семявыводящего протока и приводит к невозможности для мужчины иметь детей.
По распространенности процесса выделяют: односторонний орхоэпидидимит и двусторонний орхоэпидидимит (эта форма наблюдается у мужчин со сниженным иммунитетом).
Осложнения орхоэпидидимита: абсцесс мошонки, бесплодие, гангрена Фурнье, сепсис, фимоз.
Лечение воспаления яичка и его придатка
Целью лечения острого и хронического орхоэпидидимита является устранение воспаления и профилактика осложнений. Для лечения орхоэпидидимита в настоящее время применяют следующие методы.
1. Медикаментозная терапия. В большинстве случаев применяются антибактериальные средства, обезболивающие препараты, иммуностимуляторы, противоспалительные средства, симптоматические средства.
2. Физиотерапевтические методы лечения. Физиотерапия применяется с целью улучшения микроциркуляции в тканях половых органов, устранения воспаления и застойных явлений, предотвращения формирования фиброзной ткани на месте воспаления или травматического повреждения, ускорения процессов заживления.
3. Хирургическое лечение. Применяется довольно редко и лишь с целью коррекции осложнений (абсцесс мошонки, фимоз).
Некротические изменения бывают показанием для удаления яичка и его придатка.
Прогноз при воспалении яичка и его придатка
Прогноз при эпидидимите зависит от причины, вызвавшей заболевание, тяжести заболевания, локализации воспалительного процесса и полноценно (или неполноценно) проведённого лечения. При неспецифическом остром одностороннем орхоэпидидимите прогноз благоприятный при своевременно начатом лечении. При двустороннем орхоэпидидимите существует высокая вероятность развития бесплодия (в 90 % случаев).
Врач Койков А.И.




