 В норме сердце сокращается с частотой 60 – 80 ударов в минуту. Отклонения от нормы могут свидетельствовать о брадикардии (ниже нормы) или тахикардии (выше нормы). Тахикардия развивается как ответная реакция организма на стресс, физические усилия или болезнь. Кроме этого, учащение ритма сердца может возникнуть в результате органического поражения сердца, например, при воспалении клеток сердечной мышцы или их гибели (миокардит или инфаркт миокарда). Такие тахикардии, особенно если они развиваются из ткани желудочков, а не предсердий, очень опасны для здоровья человека, так как в некоторых случаях могут вызвать остановку сердца.
В норме сердце сокращается с частотой 60 – 80 ударов в минуту. Отклонения от нормы могут свидетельствовать о брадикардии (ниже нормы) или тахикардии (выше нормы). Тахикардия развивается как ответная реакция организма на стресс, физические усилия или болезнь. Кроме этого, учащение ритма сердца может возникнуть в результате органического поражения сердца, например, при воспалении клеток сердечной мышцы или их гибели (миокардит или инфаркт миокарда). Такие тахикардии, особенно если они развиваются из ткани желудочков, а не предсердий, очень опасны для здоровья человека, так как в некоторых случаях могут вызвать остановку сердца.
В последние годы ученые выяснили, что желудочковая тахикардия возникает не только при поражении сердечной ткани воспалением, некрозом (гибелью) или при замещении ее рубцовой тканью, но и в случае полного отсутствия видимой причины при наличии здорового сердца у пациента. Однако, невидимая невооруженным глазом причина все-таки имеется. Это – синдром Бругада, которым обусловлено более 50% всех случаев внезапной сердечной смерти в молодом возрасте (от 30 до 40 лет).
Итак, синдром Бругада – это генетически детерминированное нарушение обмена микроэлементов в клетках сердечной мышцы (миоцитах), приводящее к внезапному ничем не спровоцированному пароксизму желудочковой тахикардии с потерей сознания или без нее, с высоким риском развития внезапной сердечной смерти. Данный синдром относится к списку причин, вызывающих пароксизмальную желудочковую тахикардию.
Что же происходит при синдроме Бругада? Как известно, вся информация об организме человека закодирована в генах, являющихся «кирпичиками» хромосом. Это информация включает в себя многие параметры, от цвета глаз до образования в клетках белков, отвечающих за работу внутренних органов. Деятельность миоцитов тоже подвержена влиянию генов, так как в них синтезируются белки, переносящие натрий, калий и кальций в клетку и из нее. В свою очередь, перечисленные вещества играют важную роль в электрохимических процессах, способствующих сокращению и расслаблению клетки. То есть частота сокращений мышечных клеток сердца напрямую зависит от поступления ионов натрия в клетку. При данном синдроме наблюдается генетическая мутация, приводящая к инактивации натриевых каналов в миоцитах, и возникает аномальная электрическая активность миокарда. Более подвержен этому правый желудочек, где чаще всего и формируется очаг возбуждения, вызывающий пароксизм тахикардии.
Синдром Бругада чаще всего встречается в Юго - Азиатском регионе (1 – 60 человек на 10 тысяч населения, по данным разных авторов), среди европейцев распространенность меньше. Чаще страдают мужчины, чем женщины. Выделяют синкопальный (с потерей сознания) и бессинкопальный (бессимптомный) типы синдрома.
Причины синдрома Бругада
Причиной является мутация генов, ответственных за синтез белков, транспортирующих ионы натрия в клетку. Заболевание наследуется аутосомно – доминантным способом, то есть если мутированный ген передастся ребенку или от матери, или от отца, то он обязательно проявится в виде заболевания, в отличие от рецессивного типа наследования, когда должны встретиться два мутированных гена, по одному от каждого родителя, чтобы заболевание проявилось у ребенка. Синдром Бругада может появиться у потомства в отношении 1:1, то есть половина всех детей, рожденных в браке, где один родитель носитель мутированного гена, будет страдать этой патологией.
К факторам риска наличия синдрома Бругада можно отнести:
- наличие синкопальных состояний у пациента без установленной причины
- отягощенная наследственность по внезапной сердечной смертности (особенно, если были случаи смерти мужчин в семье в возрасте 30 – 40 лет без видимых сердечных заболеваний)
- у пациента были случаи пароксизмальной желудочковой тахикардии.
Симптомы синдрома Бругада
Несмотря на то, что синдром является генетическим, то есть врожденным заболеванием, проявляется он чаще всего в возрасте 30 – 40 лет. Однако описаны единичные случаи внезапной смерти, вызванной синдромом Бругада, у детей и подростков.
Основное проявление синдрома – это пароксизм желудочковой тахикардии, в большинстве случаев сопровождающийся потерей сознания (синкопе). Пациент в покое (вечером или ночью), а также после нагрузки, употребления алкоголя, или во время лихорадки, чувствует внезапное недомогание, толчки в области сердца с последующим отчетливо ощущаемым сердцебиением. Все это может сопровождаться оглушенностью, потливостью, головокружением, мельканием мушек перед глазами. Пациент может потерять сознание, иногда это сопровождается судорогами. Через 20 – 30 секунд сознание полностью восстанавливается, но в 11% случаев может развиться фибрилляция желудочков и остановка сердца.
Иногда синдром проявляется пароксизмом тахикардии без потери сознания.
Диагностика синдрома Бругада
Для диагностики, кроме осмотра пациента, применяются:
1. ЭКГ. Признаки на ЭКГ:
- полная или неполная блокада правой ножки пучка Гиса
- элевация (подьем) точки j (точка перехода комплекса QRS в сегмент ST, отражает деполяризацию желудочков).
- элевация сегмента ST по типу «свода» или «седла». По типу свода соответствует синкопальной форме синдрома, по типу седла – бессинкопальной.
Эти признаки регистрируются в правых грудных отведениях (V1 – V3). ЭКг – признаки синдрома могут быть зарегистрированы после 5 – летнего возраста.
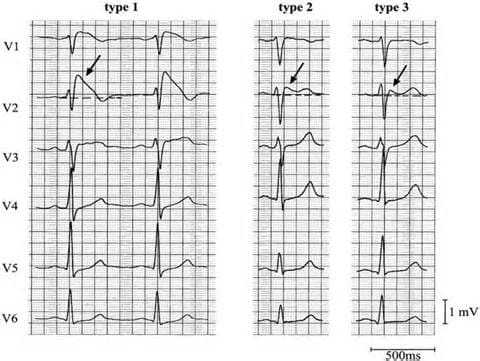
На рисунке изображены признаки синдрома по типу «свода» (тип 1) и «седла» (типы 2, 3).
2. ЭКГ с высокими грудными отведениями назначаются при наличии преходящих изменений на обычной ЭКГ. Для записи высоких грудных отведений электроды накладываются на одно – два межреберий выше, чем обычно.
3. Суточное мониторирование ЭКГ показано для регистрации коротких пробежек желудочковых аритмий в ночное время и на протяжении суток.
4. Электрофизиологическое исследование (чрезпищеводное или инвазивное) назначается с целью более точной регистрации кардиограммы после электрической стимуляции сердца.
5. Тест с введением блокаторов натриевых каналов (аймалин, новокаинамид) применяется только в условиях стационара или реанимации и заключается в введении препаратов внутривенно с последующей регистрацией ЭКГ. Положительным тест считается при развитии пароксизма желудочковой тахикардии и/или признаков синдрома Бругада.
6. Генетические исследования назначаются с целью поиска мутированного гена для подтверждения заболевания или обследования родственников пациента с уже установленным синдромом, особенно если речь идет о планировании детей у пациентов. Однако точность метода составляет всего 20 – 30%, поэтому отрицательный результат анализа не позволяет отвергнуть диагноз синдрома.
7. Консультация невролога, нейросонография, МРТ головного мозга. Показаны для исключения неврогенной природы обмороков.
Лечение синдрома Бругада
На данный момент медикаментозного лечения, позволяющего полностью устранить заболевание, не существует. Ведутся исследования, направленные на то, чтобы научиться устранять генетические дефекты, послужившие причиной синдрома. Лекарственные препараты применяются с целью профилактики пароксизмов желудочковых аритмий и снижения риска внезапной сердечной смерти.
Применяются антиаритмические препараты 1А класса -хинидин, дизопирамид (ритмодан). Может быть назначен амиодарон (кордарон). Антиаритмики остальных классов противопоказаны, так как способны вызывать желудочковые аритмии. Особенно это касается новокаинамида, аймалина, пропафенона и других препаратов, блокирующих натриевые каналы. Из бета – адреноблокаторов назначается пропранолол.
Хирургический метод лечения является наиболее эффективным в лечении синдрома и заключается в установке кардиовертера – дефибриллятора. Это тип искусственного кардиостимулятора, функции которого сводятся к двум нюансам – определение сердечного ритма и при развитии желудочковой аритмии дефибрилляция сердца посредством электродов, расположенных внутрисердечно. Дефибрилляция помогает перезапустить сердце, восстанавливая правильный ритм сокращений.
Образ жизни с синдромом Бругада
Каких-то профилактических мероприятий, способных предотвратить развитие приступа, не разработано. Однако соблюдение принципов рационального питания, ограничение занятий экстремальными видами спорта, исключение стрессов благотворно влияет на сердечно-сосудистую систему в целом.
Пациентам с установленным диагнозом следует пожизненно наблюдаться у аритмолога, принимать назначенные препараты и вовремя проходить обследование. С установленным кардиовертером – дефибриллятором посещать кардиохирурга следует ежегодно, а замена кардиостимулятора должна осуществляться согласно сроку его работы, обычно не позднее 4 – 6 лет, в зависимости от модели устройства.
Семейной паре, в которой болен один из супругов, при планировании ребенка следует обязательно посетить медико-генетическую консультацию и пройти обследование для оценки риска рождения ребенка с синдромом Бругада, а также для определения тактики ведения беременности и родов.
Осложнения
Осложнениями синдрома Бругада являются жизнеугрожающие состояния – фатальные нарушения ритма (устойчивая желудочковая тахикардия, переходящая в фибрилляцию желудочков), асистолия и клиническая смерть.
Прогноз
Прогноз неблагоприятный, так как по данным авторов, описавших впервые этот синдром, 30% пациентов погибают в первые три года от начала клинических проявлений. Последующие исследования более многочисленной группы пациентов доказали, что этот показатель остается в пределах 11%, но тем не менее все равно смертность высока, особенно если учесть, что синдром манифестирует у лиц молодого возраста.
Врач терапевт Сазыкина О.Ю.





Комментарии
Я обладательница КВД с 2003 и по сей день(уже 3й по счету) и знаю,что мой по крайней мере запрограммирова н так:изначально он детектирует саму аритмию,пробует ее снять при помощи стимуляции..есл и стимуляция не помогает он проводит шоковую терапию бывает и по несколько раз ,так что не пугайтесь,а просто следите за состоянием батареи КВД.Шоки они тоже разные (по личному опыту) при незначительной Тахи разряд небольшой,но ощутимый несомненно.При более угрожающей аритмии шок сильнее.На сегодняшний день КВД очень "умные" они сами детектируют нарушения ритма и соответственно выполняют свою работу безукоризненно. Обратитесь к лечащему врачу,который проводил данную операцию,он обязан посмотреть Вас на программаторе и убедиться ,что аппарат действительно работает ,как нужно,возможно необходима небольшая корректировка самой заданной программы КВД,заодно и заряд проверите.Не вешайте нос.Удачи!