Желчный пузырь, как и все другие органы человека, имеет свой специфический набор функций и в системе внутренних органов способствует сохранению нормального уровня работы этих органов на протяжении всей жизни. После операции холецистэктомии (удаления желчного пузыря) возникает так называемый постхолецистэктомический синдром (функциональная перестройка желчевыделительной системы). В этот период меняется внешнесекреторная функция печени и перестраивается работа организма на режим отсутствия накопления желчи. Нередко эта перестройка сопровождается патологическими симптомами.
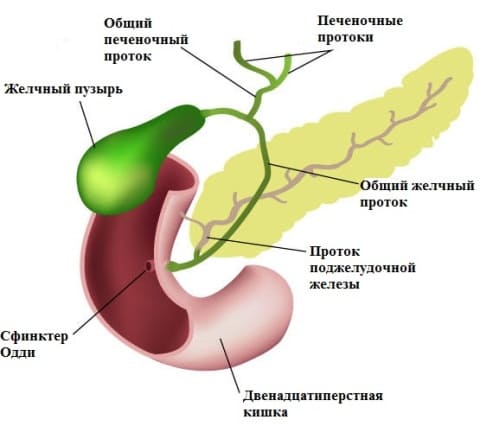
В основе постхолецистэктомического синдрома - гипертонус сфинктера Одди, обусловленный нарушением его сократимости и препятствующий нормальному оттоку желчи и панкратического секрета в двенадцатиперстную кишку. Количество вырабатываемой и поступающей в двенадцатипёрстную кишку желчи становится больше и она истекает постоянно. С этим связан первый симптом состояния после удаления желчного пузыря- жидкий стул (холагенная диарея). В желчных путях развивается застой и гипертензия, стенки желчных протоков растягиваются, что проявляется приступами боли в правом подреберье, а иногда - симптомами панкреатита. Боли по типу печёночной колики являются главным признаком постхолецистэктомического синдрома.
Боли в правом подреберье после удаления желчного пузыря
Постхолецистэктомический синдром - это комплекс заболеваний органов гепатодуоденальной зоны, развивающихся или усиливающихся после холецистэктомии (удаления желчного) или иной расширенной операции на желчных путях, произведённых по поводу желчнокаменной болезни. Практически каждое заболевание имеет клинические проявления в виде боли в правом подреберье. Перечислим основные из них и отметим особенности болей, сопровождающих данную патологию.
1. Ложный рецидив камнеобразования общего желчного протока («забытые» камни).
Симптомы заболевания такие же, как при истинном камнеобразовании. Клиническое течение заболевания отличается только сроками начала проявлений, которые дают о себе знать в первые два года после операции. Гораздо реже наблюдается другое различие: при ложном рецидиве встречаются камни любых размеров, но чаще крупные.
Болевой синдром при этом имеет сходство с проявлениями желчнокаменной болезни: это тупые тянущие боли в правом подреберье, периодически - приступы печёночной колики.
2. Стенозирующий папиллит.
Основное проявление данного заболевания - болевой синдром. Боль почти всегда локализуется правее и выше пупка, редко - в эпигастрии. Небольшая часть больных отмечает появление так называемых "мигрирующих" болей, перемещающихся по эпигастрию.
При стенозирующем папиллите описаны несколько видов боли: боль дуоденального типа (голодная или поздняя боль, длительная, монотонная), сфинктерная боль (кратковременная схваткообразная, возникающая с первыми глотками пищи) и холедохеальная боль (сильная, монотонная, возникающая через полчаса после еды, особенно при употреблении обильной, богатой жиром пищи). При тяжёлом течении заболевания боль упорная, длительная, часто сочетается с тошнотой и рвотой, иногда - с мучительной изжогой.
Больные с такой формой протекания постхолецистэктомического синдрома подлежат оперативному лечению. При легких формах назначают консервативную терапию, которая включает диету, антацидную, холинолитическую, антибактериальную, противовоспалительную и рассасывающую терапию.
3. Хронический билиарный панкреатит (хронический холепанкреатит).
Нередко признаки панкреатита прогрессируют и после операции, отличаясь исключительным упорством. Чаще всего это бывает при сочетании панкреатита со стенозирующим дуоденальным папиллитом. Боли при данной патологии носят выраженный характер, усиливаются после еды, длительные, монотонны, иногда ночные и проявляющиеся на голодный желудок.
4. Вторичные (билиарные или гепатогенные) гастродуоденальные язвы.
Язвенные дефекты слизистых желудка и двенадцатипёрстной кишки могут появиться спустя несколько месяцев или год после холецистэктомии. В клинической картине заболевания необходимо отметить частое проявление расстройств пищеварения (изжога, тошнота, рвота) и наличие продолжительных, монотонных болей в правом подреберье и эпигастральной области. Иногда болевой синдром напоминает таковой при язвенной болезни.
5. Рубцовое сужение (стриктура) общего желчного протока.
Это редкое заболевание, которое является также следствием операции по удалению желчного пузыря. Клиническая картина сужения желчного протока напрямую зависит от степени развившейся непроходимости. Развивается желтуха в течение нескольких дней после операции, которая имеет стойкий характер. Также рано появляется кожный зуд. Боли при данной патологии не выраженные, локализуются в правом подреберье, усиливаются после приёма пищи.
6. Синдром длинной культи пузырного протока.
Данная патология - прямое следствие желчной гипертензии, связанной со стенозирующим дуоденальным папиллитом. Дно увеличенной культи наполняется образующимися камнями, в стенке протока формируются ампутационные невриномы. Заболевание имеет мало симптомов, чаще всего больных беспокоят тупые боли в правом подреберье, появляющиеся через полчаса - час после приёма пищи. Некоторых больных беспокоят длительные интенсивные боли в правом подреберье и эпигастрии, которые плохо купируются ненаркотическими анальгетиками.
7. Опухоли панкреатодуоденальной зоны.
Встречаются достаточно часто. Но редко боли являются первым проявление данной патологии. Клиническая картина растущей опухоли маскируется под желчнокаменную болезнь или холецистит и часто приводит к неправильной диагностике и ошибочному удалению желчного пузыря. В дальнейшем, при прогрессировании опухолевого роста выясняется истинная причина болезни.
8. Сращения и спайки после холецистэктомии.
Это частая патология, сопровождающая состояние после удаления желчного пузыря, и особенно - после дренирования брюшной полости. Сращения и спайки редко вызывают значимое сдавление желчных путей. Только при метастазировании раковых клеток в гепатодуоденальную связку возникает непроходимость желчных путей, и не за счёт их сдавления, а в результате инфильтративного роста. Боли при спайках имеют место быть, характер их периодический, выраженность - слабая или средней степени, легко купируются анальгетиками. Локализуются боли в эпигастрии или правом подреберье.
Когда необходимо обратиться к врачу при болях после удаления желчного пузыря
После операции удаления желчного пузыря больной назначенный период времени находится под наблюдением врача.
Срочная медицинская помощь вне плановых осмотров необходима в случаях, когда симптомы основного заболевания, по поводу которого была произведена операция не исчезают, или наоборот, появляются новые.
Ухудшение состояния также может быть при появлении постоперационных осложнений. Во всех этих случаях необходимо срочно обратиться лечащему врачу.
Диета в первые дни после операции по удалению желчного пузыря
Диета и консервативная терапия в первые две недели после оперативного вмешательства направлены на восстановление нормального биохимического состава желчи, адекватного оттока желчи и панкреатического сока.
Диета строгая, механически, химически и термически щадящая, физиологически полноценная. Используется принцип дробного питания (пять - шесть раз в день).
Необходимый ингредиентный состав дневного рациона: белков должно быть не мене 90 грамм (из них животных - 40-45 гр.), жиров- не менее 80 грамм (из них растительных 25-30 г), углеводов - 300- 450 грамм (из них легкоусвояемых 50-60 г), энергетическая ценность диеты - 2170-2480 ккал, свободная жидкость 1,5 л, поваренная соль 6-8 г.
Перечень продуктов, которые НЕ следует употреблять сразу после операции: утка, гусятина, свинина, баранина, мясные бульоны, мясные и рыбные консервы, жирные сорта рыбы (палтус, сёмга, осетрина и подобные), мороженое, кондитерские изделия с кремом и сдобой, шоколад, кофе, какао, соленья, специи, маринады, грибы, кислые ягоды, фрукты, бобовые, щавель, шпинат, редька, редис, лук, чеснок, белокочанная капуста, орехи, семечки, пшено, черный хлеб, алкоголь, газированные напитки.
Рекомендуемые продукты, особенности их приготовления и употребления
В течение первых суток после операции возможно только полоскание ротовой полости отварами шалфея или ромашки. Полоскание проводят в течение 3-х суток.
На вторые сутки и при отсутствии противопоказаний можно начинать пить маленькими глотками минеральную воду без газа или отвар шиповника без сахара, но не более 1 литра в сутки.
На третьи сутки после операции разрешается пить несладкий кисель из сухофруктов, несладкий некрепкий чай, нежирный кефир в объёме 1- 1,5 литра в течение суток (100-150 мл на один приём через каждые три часа).
Расширение диеты начинается на 3-5 сутки с введения в неё несладких натуральных соков (яблочный, шиповника, свекольный), фруктового желе, картофельного пюре, чая с сахаром. Объём жидкости, выпиваемой в течение суток, – 1,5 – 2 литра.
Далее вводятся протёртые через сито супы на слабом мясном бульоне или на воде с добавлением сливочного масла или сметаны (1 чайная ложка на 200 мл супа), белковый омлет, отварная рыба. С пятого дня разрешается 100 г сухарей или белого вчерашнего хлеба в сутки.
С 6 – 7 дня вводятся жидкие протёртые каши (гречневая, овсяная, пшеничная), сваренные на воде пополам с молоком, несладкий творог, отварное и пропущенное через мясорубку мясо (говядина, телятина, курятина, крольчатина), отварная рыба (не уха), белковый омлет, овощные пюре, кисломолочные продукты.
Начиная с 8-дня и до полутора месяцев с момента операции рекомендуется щадящая диета с приготовлением блюд на пару.
Выбор блюд и особенности их приготовления в этот период
Вегетарианский суп, молочный суп, суп с протёртыми овощами и крупами. Блюда из птицы, рыбы, нежирного мяса, рекомендуется готовить в виде суфле, кнели, котлет. Курицу готовить без кожи, не жирную рыбу - отварным куском. Блюда из картофеля, моркови, свёклы, кабачков, тыквы, цветной капусты готовить в виде пюре, паровых суфле. Каши - из гречневой, овсяной, рисовой или манной круп. Разрешена отварная вермишель, хлеб - белый подсушенный, печенье - сухое несдобное. Блюда из яиц: белковые паровые омлеты.
Разрешены молоко, кефир, простокваша, ацидофилин, творог, сыр с низким содержанием жира. Фрукты и ягоды используются в виде пюре, соков, киселей, а также протёртые компоты, желе, мусс, суфле из сладких сортов ягод и фруктов, печеные яблоки.
Из напитков лучше всего подходят отвар шиповника и чай.
Растительное и сливочное масло добавляются в готовые блюда.
Питание после удаления желчного пузыря в долгосрочной перспективе
В период ремиссии (выздоровления) и в дальнейшем диета менее щадящая, применяется метод постепенного расширения рациона, используются продукты и блюда в непротёртом виде. Кулинарная обработка более разнообразна: допускается тушение, запекание в духовке после отваривания.
Под полным запретом остаются: сало, гусь, утка, свинина, баранина, мясные бульоны, мороженое и напитки со льдом, любая холодная пища, жареные продукты, копчёные продукты, консервы, икра, маринованные продукты, острые приправы, лук, чеснок, щавель, шпинат, кондитерские изделия с кремом, шампанское и сухие вина.
Задачи, решаемые с помощью диеты в долгосрочной перспективе: исключить раздражение пищеварительного тракта, постепенно расширять рацион, приучая себя избегать запрещенных продуктов. Для этого лучше всего придерживаться нижеизложенных советов.
- Готовить супы овощные или на бульоне из постного мяса птицы. Можно добавлять в готовый суп половинку чайной ложки топленого сливочного или оливкового масла.
- Преимущественно готовьте отварное мясо нежных и нежирных сортов, отварную или тушёную рыбу. На гарнир используйте овощи, не допуская их обжаривания (отварную или паровую морковь, тыкву, патиссоны, кабачки, цветную капусту, свеклу, зелень).
- Полезен также творог малой жирности, лучше в виде запеканки.
- Лучший десерт – печеное яблоко, яблочная пастила и мармелад.
- Расширять диету можно отварными блюдами собственного приготовления, чтобы избежать попадания в желудок некачественных жиров и свинины, которые любят добавлять буквально во все мясные продукты (в пельмени, колбасу, пиццу, пирожки и др.)
Жить без желчного пузыря приходится начинать с необходимости изменения целого ряда привычек, особенно связанных с питанием и употреблением напитков. Это абсолютно необходимо потому, что отсутствует резервуар для накопления желчи, а качество пищеварения после удаления желчного пузыря значительно меняется в непривычную для людей сторону. Для точной разработки диеты и правил питания после операции удаления желчного пузыря необходимо обратиться к специалисту. Это может быть гастроэнтеролог или диетолог.
Врач Койков А.И.



