Трансплантация почки на сегодняшний день является самым эффективным методом лечения терминальной стадии хронической почечной недостаточности. Кроме того, затраты на каждого больного, которому выполнена трансплантация почки, значительно ниже, по сравнению со стоимостью лечения пациента на гемодиализе и перитонеальном диализе. Ежегодный прирост больных с финальной стадией хронической почечной недостататочностью, по данным таких стран, как Япония, США, составляет 230-300 человек на 1 миллион жителей. Поэтому проблема обеспеченности заболевших донорскими органами стоит особенно остро. В настоящее время остаются нерешенными многие юридические и морально-этические вопросы трансплантации человеческих органов.
Правовые аспекты пересадки органов и тканей изложены в «Своде основополагающих принципов по трансплантации человеческих органов», утвержденной на 44 сессии ВОЗ в 1991 году и «Конвенции о защите прав и достоинств человека в связи с использованием достижений биологии и медицины», которая вступила в силу 24 января 2002 года в Страсбурге.
Ключевым моментом проблемы трансплантации органов и тканей является принцип легальности. При этом существуют две основные юридические модели, защищающие права трупного донора. Это «презумпция согласия», или французская модель, и «система информированного согласия» - американо-канадская модель. Согласно «презумпции согласия», запрет изъятия органов после констатации клинической смерти распространяется только на лиц, которые при жизни в устной или письменной форме подтвердили свой отказ от изъятия органов. Также законным является и запрет ближайших родственников умершего от использования его в качестве трупного донора. То есть, на основании французской модели, согласие на изъятие органов считается «по умолчанию», пока не получен отказ.
В противоположность этому, в «системе информированного согласия», изъятие органов производится только при письменном согласии донора, а также в том случае, если родственники после его смерти также выразили свое согласие.
В современном мире распространены обе юридические модели трансплантации органов, причем презумпция согласия действует в Бельгии, Франции, Австрии, Польше, Латвии, Финляндии, Эстонии, Литве, России, Беларуси. Информированное согласие является обязательным в Великобритании, США, Канаде, Голландии, Швейцарии, Германии. В любом случае, до изъятия органов, врачи обязаны информировать родственников погибшего о возможности проведения данной операции, и выполнять операцию только в случае их согласия. Однако, законы Швеции позволяют проводить «незначительные» изъятия органов и тканей, таких как гипофиз, роговица, без согласия умершего или его родственников.
Для начала необходимо определиться с основными понятиями в трансплантологии. Донор - человек, орган или ткань которого пересаживают другому человеку. Реципиент - человек, получающий от донора орган или ткань. Трансплантат - орган или ткань, который донор получает от реципиента. Сенсибилизация - особая чувствительность организма к чужеродным веществам, приводящая к развитию ряда аллергических реакций.
Подготовка к трансплантации почки
При планировании трансплантации почки очень важно учитывать иммунологические аспекты данного метода лечения. Во-первых, от совместимости донора и реципиента напрямую зависит работоспособность трансплантата. Во-вторых, низкая совместимость органа способствует повышению сенсибилизации донора, что при повторных трансплантациях приводит к более частому отторжению органов. Для оценки совместимости органов проводится определение молекул HLA (антигены лейкоцитов человека), которые в человеческом организме представлены МНС (главный комплекс гистосовместимости). Данные показатели определяют и у донора, и у реципиента. В случае недостаточной совместимости трансплантата после пересадки развиваются реакции отторжения.
Выделяют следующие типы реакции отторжения:
• сверхострое отторжение - развивается через 1 час после трансплантации. Связано с повреждением донорской почки уже существующими в организме реципиента антителами. Эти антитела, как правило, формируются вследствие предшествующей неудачной трансплантации, беременности либо переливания крови.
• острое отторжение происходит через 5-21 дней после трансплантации почки. Эта реакция связана с тем, что в ответ на попадание в организм трансплантата вырабатываются антитела, которые призваны защитить организм от чужеродного органа. Эти антитела вызывают гибель трансплантата.
• хроническое отторжение возникает в отдаленные сроки. Причиной его может стать инфекция, либо не полностью излеченная реакция острого отторжения.
Одним из основных методов определения совместимости донора-реципиента является проведение прямой перекрестной пробы (cross-match). При помощи этого теста в сыворотке реципиента определяются предсуществующие потенциально опасные антитела, которые могут повредить трансплантат. В качестве мониторинга пациентам, ожидающих трансплантацию почки, необходимо раз в три месяца предоставлять кровь в лабораторию для определения опасных антител, которые могут образоваться, например, после переливания крови. При появлении донора проводится cross-match тест.
После трансплантации также выполняется cross-match тест, который становится положительным в случае отторжения трансплантата. Антитела к трансплантату определяются на 1,2 и 4 неделе после трансплантации, затем каждые 3 месяца.
Все доноры делятся на 2 типа - живые и трупные. Живые доноры - это лица, которые добровольно даруют орган или часть органа для трансплантации. Трупные доноры - это умершие доноры, у которых своевременно изымаются органы.
Трансплантация от живого донора имеет ряд преимуществ:
1. Результаты операции лучше, так как органы живого донора более совместимы с организмом реципиента. В связи с этим после трансплантации используется более щадящая иммуносупрессивная (подавляющая иммунные реакции) терапия.
2. Наличие живого донора позволяет сократить время нахождения реципиента на диализе. В некоторых случаях имеет место додиализная трансплантация, то есть в скором времени после подтверждения диагноза терминальная почечная недостаточность. Кроме того, трансплантация органа от живого донора, как правило, плановая операция, что позволяет сохранить высокое качество жизни реципиента.
Проведение трансплантации почки
Прежде всего, при отборе донора важно проведение анализов на совместимость. В случае положительных результатов проводится всестороннее обследование донора с выявлением противопоказаний. Донорство почки противопоказано:
• при заболеваниях органов мочевыводящей системы;
• тяжелые декомпенсированные заболевания сердечно сосудистой системы;
• злокачественные новообразования любой локализации;
• сахарный диабет;
• тромбоэмболическая болезнь;
• алкоголизм, системные и психические болезни.
Для донорства почки необходимо, чтобы оставшаяся почка была абсолютно здоровой. Поэтому органы мочевой системы донора должны быть тщательно обследованы.
Удаление почки донора является важной и опасной операцией. Риски, связанные с данной операцией, делятся на две части:
• ранний, связанный с операцией и ранним послеоперационным периодом.
• Поздний, связанный с дальнейшей жизнью в условиях отсутствия почки.
Изучая поздний риск доноров, ученые провели одно большое исследование. Оценивались две группы людей. К контрольной группе относились лица, которым вследствие травмы или новообразования была удалена почка. Исследуемую группу составили живые доноры почки после успешного изъятия органа. Через 20 лет после удаления почки ученые проанализировали причины смерти и качество жизни пациентов. Выяснилось, что различий между контрольной и исследуемой группой практически не было. Это позволило авторам назвать свое исследование «Донорство почек продлевает жизнь».
Операция удаление почки у доноров осуществляется, как правило, открытым способом.
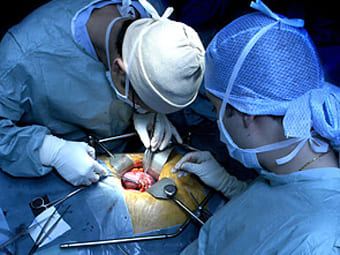
Фрагмент операции изъятия почки у донора.
В послеоперационном периоде показана ранняя активизация донора, профилактика тромбоэмболических осложнений.
Трупными донорами становятся лица, погибшие от черепно-мозговой травмы, инсультов, разрывов аневризм мозга, а также новообразований мозга без метастазирования. При наличии известных заболеваний почек, возрасте старше 65 лет, ВИЧ-инфекции, вирусов гепатита В и С, бактериального сепсиса, донорство противопоказано. Изъятие органа осуществляется только после констатации смерти мозга.
После изъятия до переноса в организм реципиента почка находится в состоянии ишемии (отсутствие питания и кислорода). Поэтому необходимо проведение ряда мероприятий, направленных на поддержание жизнедеятельности органа. Эти мероприятия включают максимально долгое поддержание нормального функционирования организма донора, консервация удаленной почки в специальной среде, и как можно скорое проведение операции реципиенту.
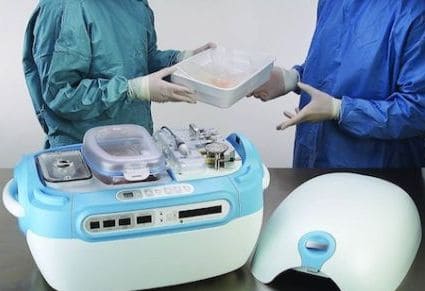
Контейнер для хранения трансплантата.
После трансплантации почки
После операции в течение недели реципиент находится в отделении реанимации и интенсивной терапии, где обеспечивается постоянный контроль жизненно важных показателей. При благоприятных условиях некоторое время он проводит в клинике, затем отправляется на амбулаторное лечение под наблюдение нефролога. При этом регулярно проводятся тесты на совместимость, оценка функции трансплантата.
Для подавления образования антител к трансплантату применяется иммуносупрессивная терапия. Она включает в себя цитостатики (Сандиммун, Такролимус), препараты микрофеноловой кислоты (Майфортик), а также гормональные препараты (метилпреднизолон) по определенной схеме. При необходимости могут быть использованы антибактериальные и противогрибковые средства.
Трансплантация почки способствует выживанию и улучшению качества жизни больных с терминальной стадией почечной недостаточности. Американскими учеными установлено, что риск смерти у реципиентов после операции по сравнению с пациентами, находящимися на диализе и ожидающими пересадки, выше только в течение 100 дней после операции. После этого времени риск смерти снижается практически на половину. Поэтому в настоящее время из всех видов заместительной почечной терапии трансплантация почки становится наиболее приоритетной.
Врач терапевт, нефролог Сироткина Е.В.





Комментарии